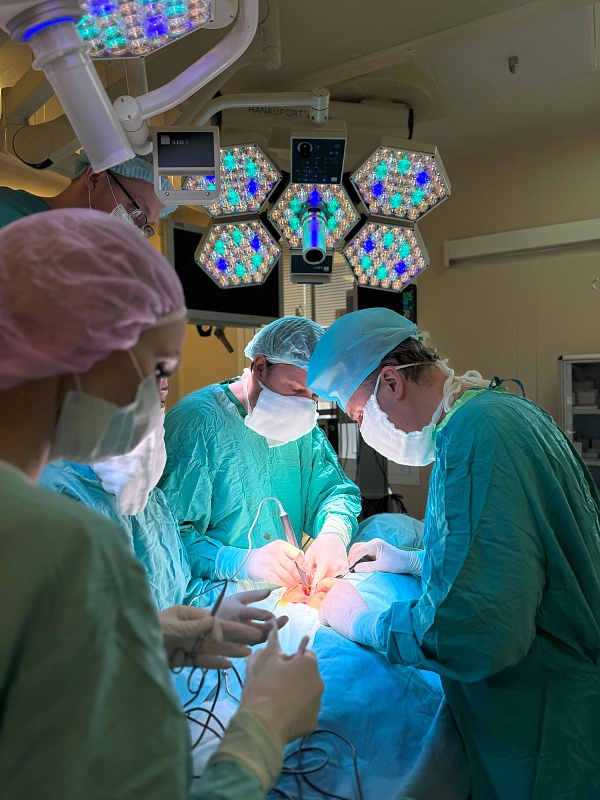
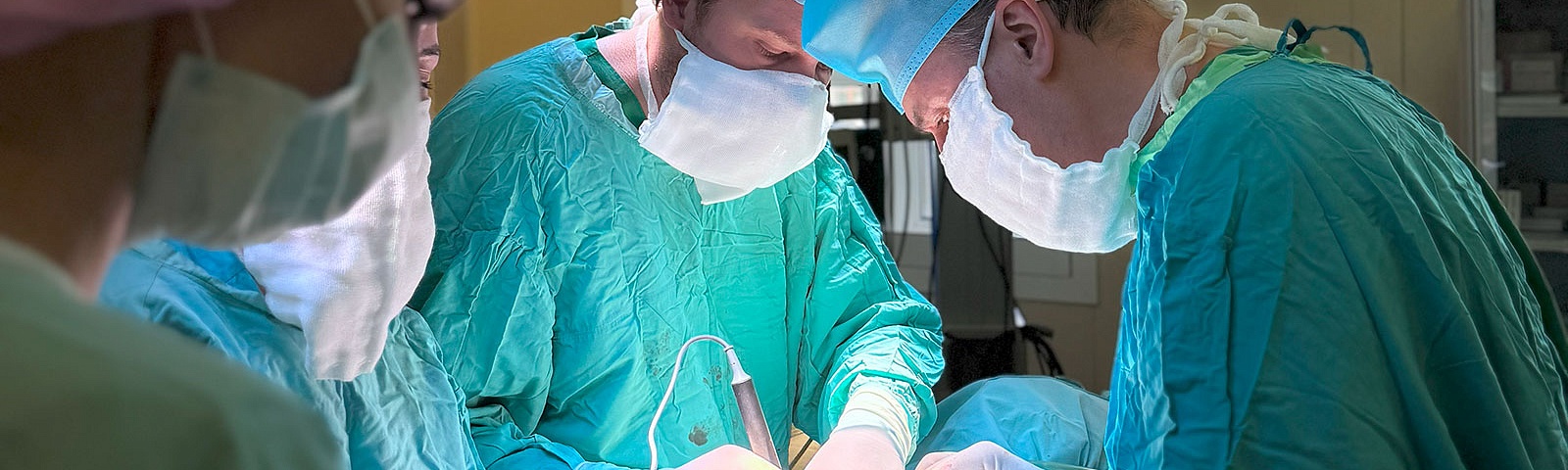
Центр экстрофии и урогенитальных реконструкций (ЦЭУР)


-
Прием по ОМС
-
Отдел платных услугбудни с 09:00 до 17:00
-
Многоканальный телефон
Кто мы?
 Центр экстрофии и урогенитальных реконструкций (ЦЭУР) — это специализированное клинико-научное подразделение на базе ФГБУЗ «Научно-исследовательского института неотложной детской хирургии и травматологии» (НИИ НДХиТ). Мы занимаемся комплексной диагностикой, хирургическим лечением и реабилитацией детей и подростков с тяжёлыми и редкими пороками развития мочеполовой системы и органов таза.
Центр экстрофии и урогенитальных реконструкций (ЦЭУР) — это специализированное клинико-научное подразделение на базе ФГБУЗ «Научно-исследовательского института неотложной детской хирургии и травматологии» (НИИ НДХиТ). Мы занимаемся комплексной диагностикой, хирургическим лечением и реабилитацией детей и подростков с тяжёлыми и редкими пороками развития мочеполовой системы и органов таза.
Мы восстанавливаем не просто анатомию — мы возвращаем детям возможность полноценно жить, учиться, играть и развиваться. Наши методики признаны на мировом уровне, а результаты значительно превосходят средние международные показатели.
Почему выбирают нас?
- Уникальная специализация — ежегодно в Центре проходят лечение более 150 детей с экстрофией мочевого пузыря и более 500 пациентов с врождёнными и приобретёнными пороками мочевыводящих путей и половых органов.
- Операции любой сложности — выполнено более 320 полноценных реконструкций при экстрофии и сопутствующих аномалиях. Это крупнейший опыт в России и один из самых обширных в Европе.
- Авторские методики — мы первыми в стране начали применять:
- позднее первичное закрытие экстрофии (после 2 месяцев жизни);
- анатомически ориентированную фаллопластику;
- реконструкцию мочеиспускательного канала и пластику шейки мочевого пузыря.
- Высокие результаты — удержание мочи после завершённой реконструкции достигается в более чем 70% случаев, что значительно превосходит международные стандарты (в среднем 50%).
- Комплексная команда специалистов — под руководством профессора В.В. Николаева работает команда, включающая детских урологов, хирургов, андрологов, гинекологов и реабилитологов.
Наши направления:
- Экстрофия мочевого пузыря и эписпадия:
- позднее первичное закрытие экстрофии (с 2 месяцев жизни);
- повторные реконструктивные вмешательства;
- анатомическая реконструкция наружных половых органов;
- восстановление удержания мочи и формирования резервуара.
- Закрытие экстрофии при малых мочевых пластинах.
- Новые методы сведения костей лона
- Уроандрологическая и урогинекологическая хирургия:
- гипоспадия любой формы — одно- и двухэтапные методы;
- искривление полового члена (врожденное и приобретенное);
- стриктуры и свищи уретры;
- скрытый половой член;
- операции при крипторхизме, варикоцеле;
- анорхизм, монорхизм — с эндопротезированием;
- гинекомастия;
- патология внутренних половых органов у девочек, пластика влагалища;
- врожденные аномалии развития наружных гениталий.
- Хирургия мочевыводящих путей:
- гидронефроз — лапароскопическая и открытая пластика;
- мегауретер, уретерогидронефроз;
- пузырно-мочеточниковый рефлюкс — эндоскопическая и открытая коррекция;
- патология мочевого пузыря: дивертикулы, кисты урахуса, опухоли;
- клапаны уретры, микроцистис, пластика по Митрофанову;
- кисты почек.
- Тазовая и аноректальная хирургия:
- атрезия ануса и прямой кишки;
- нарушение формирования пола — этапная хирургическая коррекция;
- сочетанные аномалии органов малого таза.
- клоакальные аномалии
Организация помощи
Мы сопровождаем пациента на всех этапах лечения — от первичной консультации и диагностики до оперативного вмешательства, реабилитации и амбулаторного наблюдения. Для пациентов из регионов работает система заочного отбора и консультирования по медицинской документации. В экстренных случаях команда Центра готова оказать неотложную помощь при инфекционных и обструктивных осложнениях.
Научная и образовательная миссия
ЦЭУР — не просто клиника, это исследовательский центр мирового уровня. Мы активно публикуем результаты наших работ в российских и международных журналах, разрабатываем новые методики, внедряем международные протоколы и проводим обучение специалистов. Мы принимаем участие в разработке федеральных рекомендаций по лечению экстрофии и смежных патологий.
ЦЭУР — это центр, где концентрируются опыт, знания и технологии ради детей, нуждающихся в самом сложном и высокоточном лечении. Мы верим, что даже при самых тяжелых диагнозах возможна полноценная жизнь.
Экстрофия-эписпадия - комплекс
Что такое экстрофия-эписпадия комплекс (ЭЭК)?
Экстрофия-эписпадия комплекс (ЭЭК) — это спектр врожденных пороков развития, в который входят эписпадия, классическая экстрофия мочевого пузыря и экстрофия клоаки. Пороки отличаются тяжестью, но имеют общую анатомическую основу: дефект формирования передней брюшной стенки, таза, мочевого пузыря, уретры и наружных половых органов.
Как формируется экстрофия мочевого пузыря и эписпадия?
В норме в эмбриогенезе брюшная стенка и мочеполовая система формируются за счёт правильного движения клеток мезодермы и закрытия клоакальной мембраны. При экстрофии происходит либо преждевременный разрыв клоакальной мембраны, либо нарушение миграции клеток. В результате формируется незаращение мочевого пузыря и половых органов.
Почему при экстрофии наблюдается расщепление лонного сочленения?
Из-за дефекта развития клоакальной мембраны нарушается также закладка костных структур таза. Лонные кости оказываются широко расставлены, а соединяющие их связки и мышцы — ослаблены. Это усугубляет дефект передней брюшной стенки и мочевого пузыря.
Есть ли генетические причины у экстрофии и эписпадии?
Да, накоплены данные о повышенном риске рецидива в семьях, где один из родителей имеет экстрофию или эписпадию. Однако в большинстве случаев заболевание возникает спорадически. Наследственные формы редки и предполагают сложное взаимодействие генетических и внешних факторов.
Какие факторы риска известны сегодня?
К ним относят: мужской пол, высокую или низкую массу тела при рождении, преждевременные роды, воздействие тератогенов в ранние сроки беременности. Есть также данные о повышении риска при зачатии с помощью вспомогательных репродуктивных технологий.
Диагностика экстрофии и эписпадии
Можно ли выявить экстрофию до рождения?
Да. Пренатальная диагностика с помощью УЗИ возможна уже с 15–20 недели беременности. Основные признаки: отсутствие наполненного мочевого пузыря на УЗИ, аномальное положение пупка, расхождение лонных костей, наружная выпуклая тканевая масса внизу живота.
Что делать при подозрении на экстрофию у плода?
Необходимо как можно скорее организовать консультацию с командой специалистов — детским урологом, неонатологом и хирургом. Важно родоразрешение планировать в центре, где есть опыт ведения таких детей, чтобы начать лечение в оптимальные сроки.
Как подтверждается диагноз после рождения?
Диагноз очевиден при осмотре: видно открытый мочевой пузырь или уретру на поверхности тела. Для уточнения состояния верхних мочевых путей проводят УЗИ почек. Дополнительно могут понадобиться рентгенография таза и МРТ.
Почему так важно быстро поставить правильный диагноз?
От своевременности постановки диагноза зависят шансы на успешное восстановление функций мочевого пузыря, мочеиспускания, сохранение почек и нормальное развитие органов малого таза.
Какие особенности диагностики у девочек?
У девочек с эписпадией диагноз иногда ставится поздно, поскольку наружные проявления могут быть менее заметными. Признаком может быть недержание мочи или нехарактерное строение наружных половых органов.
Принципы хирургического лечения экстрофии и эписпадии
Что является главной целью хирургического лечения при экстрофии и эписпадии?
Главной целью является восстановление нормальной анатомии и функции мочевого пузыря, уретры, наружных половых органов и таза. Это должно обеспечить ребенку возможность самостоятельного мочеиспускания, удержания мочи и нормальной половой жизни в будущем.
Какие принципы лежат в основе успешной реконструкции?
- Анатомическая коррекция всех компонентов дефекта — пузырной пластинки, сфинктера, половых органов и таза.
- Функциональное восстановление мочевого пузыря с возможностью хранения и активного опорожнения мочи.
- Минимизация травмы тканей и сохранение иннервации при всех этапах реконструкции.
- Последовательность действий — каждая стадия операции подготавливает базу для следующей.
- Долгосрочное сопровождение пациента одной командой специалистов.
Как влияет опыт хирургов на исходы лечения?
Опыт имеет решающее значение. Экстрофия — редкая аномалия, и качественное лечение возможно только в центрах, где накоплен большой практический опыт всех видов реконструкций, а хирурги ведут пациентов на протяжении многих лет.
Мастер-классы и конференции не заменяют реального опыта работы с этой патологией.
Почему так важно провести успешное первичное закрытие?
Первичное закрытие без осложнений значительно увеличивает шансы ребенка на развитие нормального мочевого пузыря, сохранение функции почек и достижение самостоятельного мочеиспускания.
Неудачи на этом этапе зачастую ведут к ухудшению анатомии, рубцеванию тканей и ухудшению дальнейших перспектив.
Что нового предложено в вашем центре в технике закрытия экстрофии?
Мы разработали методику надёжной аппроксимации лонных костей у детей от 1 до 12 месяцев без применения остеотомии.
Это позволяет избежать травматичных операций на костях таза, а также сохранить естественную анатомию таза.
В чём преимущества вашей техники сведения лонных костей?
- Безопасность: нет необходимости в остеотомии и фиксации таза спицами или гипсовыми повязками.
- Комфорт ребёнка: отсутствует вынужденная иммобилизация на срок до 6–8 недель, ребёнок может находиться с мамой без ограничений.
- Надежность: отдаленные результаты показывают стабильность достижения анатомического сужения таза без рецидивов расхождения лонного сочленения.
Как это влияет на дальнейшее лечение?
Благодаря правильной реконструкции таза сразу после рождения создаются оптимальные условия для успешной коррекции мочевого пузыря, сфинктера и половых органов, а значит — для формирования нормального мочеиспускания и полового развития в будущем.
Насколько ваши результаты сопоставимы с мировыми центрами?
По отдаленным данным, наши результаты по закрытию экстрофии и коррекции эписпадии находятся на уровне ведущих мировых центров передового опыта.
Более того, ряд наших технических решений (особенно методика безостеотомного сведения лонных костей и сохранение иннервации при пластике шейки) позволяет улучшать долгосрочные исходы.
Пластика шейки мочевого пузыря при экстрофии и тотальной эписпадии
Почему пластика шейки мочевого пузыря так важна при лечении экстрофии?
Шейка мочевого пузыря — это основной механизм удержания мочи. При экстрофии собственная шейка либо отсутствует, либо тяжело деформирована. Без правильной пластики шейки невозможно обеспечить контроль над мочеиспусканием даже при хорошо реконструированном пузыре.
Какую методику пластики шейки мочевого пузыря применяют в вашем центре?
Мы используем усовершенствованную методику пластики с максимальным сохранением иннервации мочевого пузыря, что позволяет не только увеличить сопротивление выходу мочи, но и сохранить нормальную чувствительность и сокращение детрузора.
Что включает в себя ваша методика?
- Анатомическое восстановление сфинктерного механизма с минимальной травматизацией нервных структур.
- Определение «золотой середины» между слишком тугой шейкой (риском задержки мочи) и слишком слабой шейкой (риском недержания).
- Индивидуальный подбор техники в зависимости от состояния пузырной пластинки, уретры и анатомии таза.
В чем отличие вашей методики от классических подходов?
Традиционные техники часто ориентированы только на механическое усиление шейки, что нередко приводит к проблемам с опорожнением мочевого пузыря и необходимости катетеризации.
Наша методика — это баланс между удержанием и возможностью самостоятельного мочеиспускания.
Как достигается этот баланс?
Благодаря тщательной интраоперационной оценке анатомии, чувствительности тканей и уровню развития мочевого пузыря.
В процессе операции мы ориентируемся не только на стандартные анатомические ориентиры, но и на индивидуальные особенности каждого ребёнка.
Какие результаты были достигнуты благодаря этой методике?
- Высокая частота самостоятельного мочеиспускания без катетеризации.
- Минимальная частота повторных операций на шейке.
- Сохранение функции почек и стабильность верхних мочевых путей в долгосрочном наблюдении.
Как организовано дальнейшее наблюдение за детьми после пластики шейки?
Мы обеспечиваем непрерывную связь со специалистами на всех этапах восстановления, начиная с момента операции и на протяжении всего периода взросления.
Родители могут консультироваться с хирургами, урологами и реабилитологами в случае любых вопросов — не только в плановые визиты, но и при малейших сомнениях.
Как использование участки кишечника помогают устранить недержание мочи
Что такое отведение мочи и зачем оно нужно при экстрофии?
Отведение мочи — это создание альтернативного пути для вывода мочи из организма в случаях, когда полноценное восстановление нормального мочеиспускания невозможно или сопряжено с высокими рисками для здоровья.
При экстрофии оно применяется только в сложных или запущенных случаях.
Какие методы отведения мочи существуют?
Отведение мочи делится на несколько направлений:
- Ректальное отведение — соединение мочевого пузыря или мочеточников с кишечником (уретросигмостомия).
- Создание кондуитов — выведение мочеточников наружу через специально сформированную кожную стому (например, кондуит Бриккера).
- Формирование кишечных резервуаров — создание нового мочевого пузыря из кишечного сегмента с выведением катетеризируемой стомы на кожу.
В чем особенности ректального отведения мочи?
Ректальное отведение (например, уретероректосигмостомия) позволяет моче выходить через прямую кишку вместе с калом. При этом возможно полное удержание мочи. Применяется тогда когда родители против использования выведения мочи катетеров.
Метод экономит место на теле и не требует внешнего мочеприемника, но имеет серьезные риски:
- Риск тяжелых инфекций (пиелонефрит, сепсис).
- Риск повреждения почек из-за высокого давления в прямой кишке.
- Риск развития новообразований в зоне анастомоза мочеточника с кишечником при длительном существовании стомы.
Что такое кондуит Бриккера?
Это способ отведения мочи, при котором отрезок тонкой кишки используется как "проводник" для мочи от мочеточников к наружной стоме на коже.
Кондуит Бриккера обычно применяется у взрослых после удаления мочевого пузыря по онкологическим причинам. У детей с экстрофией этот метод используется редко и только при крайней необходимости.
Что такое кишечный резервуар?
Кишечный резервуар — это полноценная "замена" собственного мочевого пузыря, пузырем сформированным из сегмента кишечника.
Резервуар накапливает мочу, а для её выведения создается удерживающая (сухая) стома (например, по принципу канала Митрофанова), через которую пациент периодически вводит в мочевой резервуар катетр и выпускает мочу.
В чем отличие между увеличением мочевого пузыря (аугментацией) и созданием резервуара?
- Аугментация — это расширение собственного мочевого пузыря кишечным сегментом, чтобы увеличить его объём и снизить давление.
- Резервуар — это полностью новый орган, созданный на месте отсутствующего или удаленного мочевого пузыря.
При экстрофии чаще требуется аугментация с сохранением шейки мочевого пузыря, дополненная пластикой шейки для обеспечения удержания мочи.
Почему у ваших пациентов создание кишечного мочевого пузыря применяется реже чем в других известных центрах?
Потому что мы стремимся сохранить собственный мочевой пузырь ребёнка и обеспечить ему мочеиспускание через естественные пути.
Создание резервуара — это вынужденная мера при крайне неблагоприятных исходах или после многочисленных неудачных операций в других клиниках. Такие операции у нас не редкость – 7-10 в год.
Какие риски связаны с отведением мочи?
- На ранних этапах: пиелонефрит, инфекции мочевыводящих путей, снижение функции почек, особенно при обструкции.
- После кишечной пластики: образование камней из-за накопления слизи, риск новообразований при хроническом воспалении слизистой.
- При несоблюдении ухода: нарушение функции верхних мочевых путей, развитие почечной недостаточности.
Что важно помнить родителям?
Даже после успешной реконструкции или создания резервуара требуется:
- Регулярное промывание резервуара для удаления слизи.
- Ежегодное обследование мочевыводящих путей.
- Телемедицинская поддержка и консультации специалистов при любых изменениях состояния ребёнка.
Особенности увеличения мочевого пузыря (аугментация) и формирования резервуаров при экстрофии
Что такое аугментация мочевого пузыря?
Аугментация — это хирургическая операция по увеличению объёма мочевого пузыря за счёт добавления фрагмента кишечника.
При экстрофии необходимость в аугментации возникает, когда:
- собственный мочевой пузырь слишком мал,
- стенка пузыря утратила эластичность после множества операций,
- невозможно достичь достаточного объёма и удержания мочи.
В чём уникальность подхода в нашем центре?
- Мы проводим закрытие (окклюзию) шейки мочевого пузыря с сохранением возможности семяизвержения у мальчиков или пластику шейки мочевого пузыря по усовершенствованной методике.
- Операция планируется только после полного обследования функции мочевого пузыря и почек, а также оценки готовности семьи к послеоперационному уходу.
- У нас применяются собственные способы создания удерживающих стом и лучшие методики формирования кишечных мочевых резервуаров и аугментации мочевого пузыря
- Использование влажной резервуаростомы гарантирует от экстренных осложнений в послеоперационном периоде пока катетеризация через удерживающую аппендикостому не освоена родителями и пациентом.
Что включает аугментация в контексте экстрофии?
- Выкраивание лоскута из тонкой или толстой кишки (чаще подвздошной кишки).
- Подшивание лоскута к стенке мочевого пузыря, увеличивая его объём.
- Формирование удерживающей стомы (катетеризируемого канала, например по типу Митрофанова), если удержание через шейку невозможно.
Нужно ли при аугментации формировать стому?
- Да, почти всегда при экстрофии необходима стома, поскольку собственная шейка мочевого пузыря либо отсутствует, либо реконструирована, и её функции могут быть недостаточны.
- Через эту стому пациент самостоятельно катетеризируется несколько раз в день для полного опорожнения увеличенного мочевого пузыря.
Что такое формирование резервуара? Это то же самое, что аугментация?
Нет.
- Аугментация — это увеличение родного мочевого пузыря.
- Резервуар — это полностью новый мочевой пузырь, созданный из участка кишки, когда собственного пузыря нет или он непригоден для использования.
Формирование резервуара у детей с экстрофией — ситуация крайне редкая. Обычно оно требуется:
- при тяжёлых аномалиях развития таза,
- после неудачных попыток ректального отведения мочи,
- при необходимости удаления исходного мочевого пузыря.
Какие особенности ухода за кишечным мочевым пузырём и резервуарами?
- Пациент должен ежедневно промывать резервуар или аугментированный пузырь физиологическим раствором для удаления слизи и профилактики образования камней.
- Первое время после операции требуется полное парентеральное питание через вену, чтобы дать возможность заживления кишечных швов.
- В долгосрочной перспективе необходим регулярный контроль состояния почек, оценки остаточной мочи, состояния слизистой оболочки мочевого пузыря.
Какие риски связаны с аугментацией и созданием резервуаров?
- Инфекции мочевых путей.
- Образование камней в мочевом пузыре при недостаточной гигиене.
- Риск развития новообразований в стенке кишечного мочевого пузыря через 10–20 лет, особенно если были хронические воспалительные процессы.
- Проблемы с катетеризацией или утечка через стому.
Почему так важно строгое соблюдение правил ухода после операции?
Регулярная ирригация мочевого пузыря и контроль инфекций — это не формальность, а залог долгосрочного успеха:
- профилактируется образование камней,
- снижается риск воспаления и повреждения слизистой,
- поддерживается нормальная функция почек.
Почему наш центр добивается успешных результатов после аугментации и создания резервуаров?
- Индивидуальный подбор методики на основе полного обследования.
- Опыт в выполнении всех этапов реконструктивной хирургии экстрофии и эписпадии.
- Постоянная связь с семьёй пациента на всех этапах (до, во время госпитализации и после операции).
- Строгая программа реабилитации и контроля качества жизни.
Прогноз и факторы успешного лечения экстрофии и эписпадии
Каков прогноз при экстрофии и эписпадии?
Благодаря современным методикам ранней диагностики, реконструктивной хирургии и мультидисциплинарному наблюдению, сегодня возможно добиться высокой социальной адаптации детей с экстрофией и эписпадией.
При правильной тактике лечения большинство пациентов способны:
- самостоятельно мочиться через уретру,
- удерживать мочу,
- сохранять нормальную функцию почек,
- жить полноценной жизнью, включая семью и профессию.
Что является ключевыми факторами успеха лечения?
- Ранняя диагностика и консультация в специализированном центре — желательно ещё внутриутробно или сразу после рождения.
- Отсроченное первичное закрытие — проведённое опытной командой в оптимальные сроки (от нескольких недель до первых месяцев жизни), даёт лучшие шансы на формирование функционального мочевого пузыря.
- Первичное закрытие без осложнений — именно оно закладывает фундамент для будущего мочеудержания и полноценного развития мочевого пузыря.
- Специализация центра и опыт хирурга — накопленный опыт работы с экстрофией невозможно заменить мастер-классами или конференциями. Это единичные хирурги в мире, которые реально нарабатывают его годами на реальных пациентах.
- Мультидисциплинарное наблюдение — участие в лечении не только хирурга, но и уролога, нефролога, ортопеда, физиотерапевта, психолога.
- Телемедицинское сопровождение — возможность дистанционного контакта с лечащей командой на всех этапах роста ребёнка.
Почему важно сразу начать лечение в специализированном центре?
Экстрофия — крайне редкая патология. Результаты лечения напрямую зависят от:
- частоты проведения подобных операций,
- выработанных авторских методик,
- умения предвидеть осложнения и предотвращать их,
- комплексного видения долгосрочного развития пациента.
Именно поэтому в Центре экстрофии и урогенитальных реконструкций НДХиТ накоплен опыт, сопоставимый с ведущими мировыми клиниками, а качество лечения не уступает международным стандартам.
Как влияет успешное закрытие на дальнейшую судьбу ребёнка?
- При успешном закрытии первичного дефекта без инфицирования и без расхождения швов, шансы на мочеудержание с собственным мочевым пузырем увеличиваются в разы.
- Потребность в дополнительных операциях (аугментации, формировании стом) снижается.
- Нормализуется анатомия таза, развивается сфинктерный аппарат.
- Улучшается психологическая адаптация ребёнка, формируются здоровые социальные навыки.
Что делать, если ребёнку ранее проводились операции в других клиниках?
В реальной практике мы часто сталкиваемся с пациентами после ранее проведённых неудачных реконструкций.
Важно понимать:
- Каждая дополнительная операция на мочевом пузыре увеличивает риск его рубцовой деформации.
- Первая неудача удваивает риск второй, а в случае двух неудач полноценное восстановление возможно только у 40% детей.
- Поэтому крайне важно пересматривать тактику с максимальной осторожностью и полной переоценкой анатомических возможностей.
Наш центр специализируется на сложных повторных реконструкциях, включая:
- повторное закрытие мочевого пузыря,
- восстановление анатомии шейки,
- сохранение или создание условий для нормального мочеиспускания.
В «Центре Экстрофии и Урогенитальных Реконструкций» НИИ НДХиТ. Мы наблюдаем и оперируем пациентов от 1 месяца до 18 лет.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Экстрофия
Что такое комплекс экстрофия-эписпадия?
Комплекс экстрофии-эписпадии (exstrophy-epispadias complex) представляет собой спектр редких дефектов, при которых поражается несколько систем органов, включая мочеполовой тракт, желудочно-кишечный тракт, опорно-двигательный аппарат, мускулатуру тазового дна и костный таз. Наиболее известными проявлениями этого комплекса являются эписпадия, классическая экстрофия мочевого пузыря (classic bladder exstrophy) и клоакальная экстрофия (cloacal exstrophy).
Эписпадия является наименее тяжелой формой комплекса. дорзально расщепленная спинка члена вместе с уретрой, незначительное расхождение лонных костей, но закрытая передняя брюшная стенка и мочевой пузырь. Более выраженные варианты эписпадии сопровождаются недержанием мочи. Пупок в отличие от экстрофии расположен обычно.
У детей с экстрофией мочевого пузыря наблюдается расхождение лонных костей, дефект брюшной стенки, вывернутый наружу открытый мочевой пузырь и тотальная эписпадия (отсутствует задняя стенка мочеиспускательного канала, половой член искривлен к животу, кожа ствола и крайней плоти располагается на нижней поверхности полового органа), пупок отсутствует на обычном месте.
Клоакальная экстрофия является наиболее тяжелой формой комплекса экстрофия-эписпадия. Имеет подобную картину классической экстрофии, но также включает часть слепой кишки или задней кишки, которая находится между двумя половинами мочевого пузыря.
Клоакальная экстрофия обычно сочетается с пороками развития желудочно-кишечного тракта, практически полным отсутствием толстой кишки, аномалиями опорно-двигательного аппарата и центральной нервной системы, также известные как комплекс OEIS (омфалоцеле, экстрофия, неперфорированный анус и дефекты позвоночника).
Детям с комплексом экстрофия-эписпадия требуется несколько реконструктивных операций, направленных на закрытие брюшной стенки и мочевого пузыря, создание механизма удержания мочи, замыкание тазового кольца и исправление полового члена.
Оптимальные сроки операции, на данный момент, считается возраст начиная с 3-х месяцев жизни ребенка.
Как часто встречается заболевание?
Изолированная эписпадия встречается у 1 из 117000 новорожденных мальчиков и только у 1 из 484000 новорожденных девочек. Классическая экстрофия является наиболее распространенным проявлением комплекса экстрофия-эписпадия, встречающаяся примерно у 1 на 10000-50000 новорожденных. У мальчиков встречается в 2 раза чаще, чем у девочек. Клоакальная экстрофия представляет самый редкий вариант и встречается у 1 на 200000 новорожденных и также в 2 раза чаще у пациентов мужского пола.
Учитывая, что экстрофия иногда встречается у родственников, генетические факторы могут играть роль в наследовании этого синдрома. Дети с экстрофией также имеют более высокую частоту сопутствующих аномалий, включая агенезию почки, эктопическое расположение почек, паховую грыжу, удвоение почек и пузырно-мочеточниковый рефлюкс (ПМР). У девочек с экстрофией может наблюдаться удвоение или отсутствие матки и/или влагалища.
Каковы причины возникновения экстрофии-эписпадии?
Хотя причины возникновения экстрофии не полностью исследованы, предполагается, что ее происхождение связано с неправильным развитием клоакальной мембраны. Клоакальная мембрана состоит из энтодермы (мочевой пузырь и уретра развиваются из энтодермы) и эктодермы (кожа, нервная ткань) и расположена на передней брюшной стенке. При нормальном развитии мезенхимальное врастание между этими 2 слоями приводит к образованию мускулатуры нижней брюшной стенки и костей таза. После мезенхимального врастания уроректальная перегородка разделяет клоаку в краниально-каудальном направлении на мочевой пузырь спереди и прямую кишку сзади.
Считается, что экстрофия клоаки возникает на четвертой неделе беременности, поскольку клоакальная мембрана может избыточно развиваться, что приводит к нарушению мезенхимальной миграции. Нарушение в миграции приводит к возможности разрыва клоакальной мембраны. Нарушение нормальной мезенхимальной миграции может привести к пороку развития нижней брюшной стенки и тазовых костей, в то время как время и место разрыва клоакальной мембраны приводит к различным проявлениям по спектру комплекса экстрофии-эписпадии. Эписпадия развивается, если разрыв происходит поздно, что приводит к расщеплению уретры. Классическая экстрофия возникает, если разрыв происходит после того, как уроректальная перегородка отделила желудочно-кишечный тракт от мочеполовой системы, тогда как клоакальная экстрофия возникает, если разрыв происходит до этого разделения.
Отдаленные результаты и прогноз
Пациенты с комплексом экстрофия-эписпадия имеют урогенитальные, мышечно-скелетные, желудочно-кишечные и нейро-спинальные аномалии, которые влияют на функциональные результаты. У детей с классической и клоакальной экстрофией мочевой пузырь открыт после рождения и его необходимо закрыть хирургически. Оптимальным возрастом для первичного закрытия мочевого пузыря является возраст старше 3 месяцев. Достаточно редко после закрытия мочевого пузыря не происходит увеличения его объема. В этом случае создается дополнительное выходное сопротивление для мочи путем проведения пластики члена - фаллопластики и удлинения уретральной трубки. Крайне редко наблюдается отсутствие роста мочевого пузыря, что требует заместительной кишечной пластики мочевого пузыря.
У мальчиков с КЭМП уретра расщеплена по задней поверхности. У них, как правило, короткий и широки фаллос с искривлением полового члена к животу. У девочек с КЭМП так же отсутствует передняя стенка уретры, что приводит к зияющей шейки мочевого пузыря. Кроме того, влагалище и интроитус обычно смещены вперед. Само влагалище может укороченным и стенозированным. Могут иметь место аномалии мюллеровых протоков, включая удвоение влагалища и матки или редко полную агенезию.
У пациентов с экстрофией обычно наблюдается диастаз лонных костей, наружная ротация передних и задних тазовых сегментов, ретроверсия вертлужной впадины, более широкие углы крестцово-подвздошных сочленений, нижнеповернутый таз и большной крестец. Эти аномалии могут приводить к нарушению походки в будущем. Аномалии тазовых мышц также делают некоторых пациенток с экстрофией более склонными к пролапсу матки.
Пациенты с классической и клоакальной экстрофией могут иметь смещенный вперед анус и анальный сфинктер, что в сочетании с аномалии тазового дна может предрасполагать некоторых пациентов к недержанию кала и выпадению прямой кишки.
Около 7% с классической экстрофией и почти все пациенты с клоакальной экстрофией имеют аномалию позвоночника, такую как спинальная дизрафия, фиксированный спинной мозг и аномалии позвоночника, которые также требуют хирургической коррекции и могут способствовать желудочно-кишечной и мочеполовой дисфункции.
Как можно установить диагноз?
Комплекс экстрофии-эписпадии трудно распознать на пренатальной УЗИ, и удается лишь примерно 10-25% случаев. Диагноз предполагается по отсутствию заполненного жидкостью мочевого пузыря и эхогенной массы ткани над передней брюшной стеной при серии исследований. Существующая, так называемая, прикрытая экстрофия при УЗИ будет показывать нормальный мочевой пузырь. Проявится данное состояние только после рождения ребенка.
Большинству детей с экстрофией установка диагноза происходит после рождения. У мальчика с эписпадией будет расщепленная на спинке члена открытая уретра. Дети с классической и клоакальной экстрофией будут иметь очевидный дефект брюшной стенки по средней линии, ниже уровня пупка, с открытой пластинкой мочевого пузыря.
Как проводится лечение и в какие сроки?
Сразу после рождения первичное лечение должно включать перевязку пуповины лентой, а не пупочным зажимом, поскольку зажим будет травмировать слизистую оболочку мочевого пузыря. После этого мочевой пузырь накрывается пищевой пленкой с отверстиями и несколько раз в день увлажняется раствором фурациллина. Не следует использовать марлю, поскольку она раздражает слизистую пузыря и приводит к образованию полипов, что затрудняет закрытие. Пленку следует менять при каждой смене подгузника и орошать раствором.
Следует провести рентгенографию брюшной полости для оценки диастаз лонных костей, а также УЗИ почек на предмет почечных аномалий.
Пациенты с эписпадией обычно подвергаются хирургической коррекции после 1 года. Если есть недостаточность шейки и недержание мочи, могут потребоваться дополнительные хирургические процедуры после 5 летнего возраста, для коррекции удержания мочи.
Все пациенты с классической экстрофией и клоакальной экстрофией потребуется закрытие мочевого пузыря с сведением костей лона. Первичное закрытие мочевого пузыря целесообразно проводить после 3 месячного возраста. Не требуется выполнять закрытие мочевого пузыря сразу после рождения, так как процент осложнений при этом резко повышается.
По классическому принципу лечение экстрофии выполняется в 3 этапа:
- закрытие мочевого пузыря после 3 месяцев с сведение костей лона, устранении паховой грыжи. Если объем мочевого пузыря достаточный, то выполняется антирефлюксная операция по поводу пузырно-мочеточникового рефлюкса. После закрытия мочевого пузыря необходимо проводить регулярные УЗИ почек для оценки степени расширения лоханок и мочеточников, контролировать анализы мочи, и возможно, проводить длительную антибиотикопрофилактику.
- фаллопластика эписпадии после 1 года.
- при достижении достаточной емкости мочевого пузыря (60 мл.) и возраста 5 лет выполняют реконструкцию шейки мочевого пузыря для удержания мочи.
Стоит отметить, что успешный результат пластики шейки мочевого пузыря и, как следствие, полноценного удержания мочи на срок более 3 часов в первую очередь зависит от качественного закрытия мочевого пузыря на первой этапе.
Отличия ребенка с экстрофией в дальнейшем требует наблюдения детского психолога.
Большинство мужчин с экстрофией-эписпадией способны достигать эрекции и сообщают об удовлетворенности социальными, образовательными и профессиональными достижениями. Многие мужчины бывают недовольны размером фаллоса и косметическим видом при неправильном хирургическом лечении. Кроме того, около трети мужчин будут иметь некоторую форму аноргазмии и/или анэякуляции. Более 60% станут отцами. Подобным образом патология оказывает отрицательное влияние на женскую сексуальную функцию, хотя с меньшим влиянием на качество жизни, а также снижением показателей репродуктивного здоровья. Около 70% женщин с экстрофией имеют детей.
Куда направлять и где лечить?
После выявления всех пациентов следует направлять на консультацию в центр, специализирующийся на лечении и долгосрочном наблюдении этих пациентов.
Часто задаваемые вопросы
Каковы перспективы для ребенка, родившегося с этим заболеванием?
Дети с экстрофией имеют нормальную продолжительность жизни. Они часто могут участвовать в обычных видах деятельности без ограничений. Лечение в специализированных центрах по лечению экстрофии позволяет полностью социально адаптировать ребенка.
Есть ли другие проблемы со здоровьем, связанные с экстрофией мочевого пузыря?
Да. К ним могут относиться:
Эписпадия, пузырно-мочеточниковый рефлюкс, расхождение лонных костей, малая емкость мочевого пузыря, отсутствие шейки мочевого пузыря и наружного сфинктера, паховые грыжи. Все эти патологии лечатся хирургическими методами.
В «Центре Экстрофии и Урогенитальных Реконструкций» (ЦЭУР) НИИ НДХиТ накоплен огромный опыт лечения данной патологии у детей. Проводятся все виды реконструктивных вмешательств при данной патологии. Наблюдение, обследование и лечение от 1 месяца до 18 лет.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Клоакальная экстрофия
Что такое клоакальная экстрофия?
Клоакальная экстрофия — одно из самых тяжёлых врождённых заболеваний, затрагивающее мочевую систему, кишечник, половую систему и позвоночник. Она возникает из-за нарушения развития клоакальной мембраны на ранних сроках беременности.
Индивидуальные особенности клоакальной экстрофии
Клоакальные экстрофии характеризуются широким спектром индивидуальных различий:
- Размеры и форма мочевого пузыря;
- Степень развития кишечника;
- Строение половых органов;
- Аномалии позвоночника и спинного мозга;
- Состояние почек и верхних мочевых путей.
Нет стандартной операции: каждый ребёнок требует персонализированного плана лечения.
Принципы лечения клоакальной экстрофии
1. Ранняя защита органов сразу после рождения.
2. Первичная хирургическая коррекция в течение 48–72 часов.
3. Управление кишечной функцией через формирование колостомы.
4. Реконструкция мочевого пузыря с возможным созданием резервуара или стомы Mitrofanoff.
5. Восстановление удержания мочи и кала, включая операции по типу Malone.
6. Поддержка физического и психологического развития ребёнка.
Пластика полового члена у мальчиков
У мальчиков с клоакальной экстрофией часто наблюдается выраженное недоразвитие или расщепление фаллоса.
Возможности реконструкции:
- Первичная пластика в младенческом возрасте;
- Этапные реконструкции и удлинение фаллоса в старшем возрасте;
- При необходимости — протезирование после завершения роста.
Синдром короткой кишки при клоакальной экстрофии
Из-за анатомических особенностей у пациентов нередко развивается синдром короткой кишки:
- Потеря всасывающей функции кишечника;
- Риск дефицита питательных веществ и обезвоживания;
- Необходимость нутритивной поддержки.
Стратегия лечения включает максимальное сохранение длины кишечника, организацию питания и при необходимости реконструктивные операции на кишечнике.
Что важно знать родителям
- Клоакальная экстрофия требует многоэтапного лечения и пожизненного наблюдения.
- При правильной стратегии можно добиться высокого качества жизни.
- Большинство пациентов способны вести активную и полноценную жизнь.
- Психологическая и социальная адаптация возможна при правильной поддержке.
Частые вопросы о клоакальной экстрофии
Что такое клоакальная экстрофия простыми словами?
Клоакальная экстрофия — это тяжёлое врождённое заболевание, при котором мочевой пузырь, кишечник и половые органы не формируются правильно и оказываются открытыми на поверхности тела.
Можно ли полностью вылечить клоакальную экстрофию?
Полностью вернуть нормальную анатомию не всегда возможно, но современные операции позволяют восстановить функции мочевого пузыря, кишечника и половых органов так, чтобы ребёнок мог жить полноценной жизнью.
Сколько операций потребуется?
Обычно требуется несколько этапов: первичное закрытие, восстановление мочевого пузыря, формирование удерживающих механизмов для мочи и кала, коррекция половых органов.
Можно ли будет контролировать мочеиспускание и стул?
Да, с помощью современных технологий (аугментация пузыря, стома Mitrofanoff, Malone-стома) можно добиться хорошего контроля мочи и кала в большинстве случаев.
Сможет ли ребёнок учиться, заниматься спортом и жить нормальной жизнью?
При правильном подходе дети с клоакальной экстрофией успешно учатся в обычных школах, ведут активный образ жизни и достигают высокой степени социальной адаптации.
Возможна ли у девочек беременность в будущем?
Да, у девочек с правильно сформированным влагалищем возможна беременность. Как правило, родоразрешение проводится путём кесарева сечения.
Почему важно сразу обращаться в специализированный центр?
Клоакальная экстрофия требует опыта многопрофильной команды: детских хирургов, урологов, нейрохирургов, нефрологов, ортопедов и психологов. Ранняя правильная тактика улучшает результаты лечения на всю жизнь.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Эписпадия
Общая информация
1.1 Что такое эписпадия
Эписпадия — это редкая врождённая аномалия развития мочеиспускательного канала. У мальчиков она проявляется расщеплением уретры на дорсальной (верхней) поверхности полового члена, у девочек — расщеплением клитора и уретры. Эписпадия может сочетаться с другими пороками развития, в первую очередь с экстрофией мочевого пузыря.
1.2 Как часто встречается
Эписпадия встречается значительно реже, чем гипоспадия, и составляет менее 1% от всех аномалий наружных половых органов. Частота составляет приблизительно 1 случай на 117 000 новорождённых мальчиков и 1 на 484 000 девочек. В структуре экстрофийно-эписпадического комплекса её доля может быть выше.
1.3 Почему важно своевременное лечение
Без своевременной коррекции эписпадия может приводить к:
· хроническому недержанию мочи из-за несостоятельности сфинктера;
· нарушениям полового развития и эректильной функции;
· выраженным косметическим дефектам, влияющим на психоэмоциональное состояние;
· трудностям социальной адаптации в подростковом возрасте.
Ранняя диагностика и хирургическая коррекция значительно повышают шансы на нормальное мочеиспускание, развитие и половую жизнь в будущем.
Причины и механизмы развития
2.1 Эмбриология и патогенез
Эписпадия формируется на ранних этапах эмбриогенеза — в 5–6 неделю внутриутробного развития. В норме к этому времени происходит слияние мезодермальных складок и формирование генитального бугорка, из которого впоследствии развиваются наружные половые органы.
При нарушении этих процессов дорсальные структуры уретры не сливаются, а остаются открытыми. Это приводит к расщеплению уретры, полового члена у мальчиков или клитора у девочек. При более глубоком пороке — может формироваться полная эписпадия с вовлечением шейки мочевого пузыря.
2.2 Возможные факторы риска
Хотя точная причина эписпадии неизвестна, исследователи выделяют несколько возможных этиологических факторов:
· Генетическая предрасположенность — описаны семейные случаи и ассоциации с определёнными генетическими синдромами.
· Хромосомные аномалии — редкие, но возможные случаи эписпадии при кариотипических нарушениях.
· Тератогенные воздействия — влияние вредных факторов в первом триместре беременности (лекарства, токсины, инфекции, радиация).
· Механические причины — нарушение нормального тока мочи и давления в области клоаки в критические сроки развития.
Следует отметить, что эписпадия практически никогда не бывает изолированной в патогенезе — она часто сопряжена с нарушениями формирования тазовой кости, сфинктерного аппарата и мочевого пузыря.
Классификация эписпадии
Эписпадия классифицируется в зависимости от пола ребёнка и степени расщепления мочеиспускательного канала и прилегающих структур.
3.1 Эписпадия у мальчиков
· Головчатая эписпадия
Расщепление ограничено только головкой полового члена. Относится к наиболее лёгким формам. Сфинктер мочевого пузыря, как правило, сохранён, функция мочеиспускания может быть удовлетворительной.
· Ствольная (пенильная) эписпадия
Расщепление распространяется по телу полового члена, не доходя до основания. Возможны деформация и укорочение полового члена, разбрызгивание струи мочи.
· Полная эписпадия
Расщепление уретры доходит до шейки мочевого пузыря. Почти всегда сопровождается недостаточностью сфинктера и выраженным недержанием мочи. Часто сочетается с экстрофией мочевого пузыря.
3.2 Эписпадия у девочек
· Клиторная эписпадия
Расщепление затрагивает клитор, при этом уретра может быть интактной или минимально изменённой. Иногда проявляется только косметическим дефектом.
· Подлобковая эписпадия
Более глубокая форма: расщепление охватывает уретру и верхние отделы влагалища. Может сопровождаться нарушением мочеиспускания.
· Полная эписпадия
Полное расщепление уретры с переходом на шейку мочевого пузыря. Часто сопровождается тяжёлым недержанием мочи и аномалиями наружных половых органов.
Клинические проявления
Эписпадия проявляется нарушениями мочеиспускания, анатомическими изменениями наружных половых органов и выраженными психоэмоциональными последствиями. Тяжесть симптомов зависит от степени и типа аномалии.
4.1 Симптомы у мальчиков
· Недержание мочи — особенно при полной эписпадии, из-за несостоятельности сфинктера мочевого пузыря.
· Деформация полового члена — укорочение, искривление, расщепление препуция и дорсальное расположение уретры.
· Разбрызгивание мочи — струя может быть неустойчивой, расплывчатой.
· Эректильная дисфункция — при тяжёлых формах возможны нарушения эрекции во взрослом возрасте.
4.2 Симптомы у девочек
· Аномалии строения наружных половых органов — расщепление клитора, нарушение слияния малых половых губ.
· Недержание мочи — чаще при подлобковой или полной форме.
· Изменение расположения наружного отверстия уретры — может быть визуально открытым или слиянным с расщеплением влагалища.
· Трудности при мочеиспускании — разбрызгивание мочи, необходимость изменения позы.
4.3 Психоэмоциональные и социальные последствия
· Стыд и тревожность — дети стесняются внешнего вида половых органов.
· Изоляция и сложности в коллективе — особенно у детей с недержанием мочи.
· Снижение самооценки — особенно в подростковом возрасте при формировании гендерной идентичности.
· Риски задержки полового развития и сексуальной дисфункции — если лечение было отложено или неэффективно.
Диагностика
Диагностика эписпадии направлена на точное определение типа и степени аномалии, а также на выявление сопутствующих нарушений мочевой системы.
5.1 Физикальное обследование
· Осмотр наружных половых органов
Позволяет определить локализацию расщепления, степень деформации полового члена или клитора, состояние отверстия уретры.
· Оценка сфинктерной функции
Проводится при осмотре промежности и во время попытки произвольного мочеиспускания.
5.2 Инструментальные методы исследования
· Уродинамические исследования
Оценивают функцию мочевого пузыря и наружного сфинктера. Позволяют понять, насколько выражено недержание мочи и есть ли сохранённая способность к удержанию.
· Ультразвуковое исследование органов мочевыделительной системы
Применяется для выявления сопутствующих аномалий почек, мочеточников и мочевого пузыря.
· Микционная цистоуретрография
Рентгенологическое исследование, при котором визуализируется анатомия мочевого пузыря и уретры во время мочеиспускания. Позволяет оценить форму мочеиспускательного канала, наличие рефлюкса.
· МРТ малого таза
Используется для более точной визуализации анатомических структур таза, уретры, сфинктерного аппарата и окружающих тканей, особенно при планировании сложных реконструкций.
5.3 Дополнительные методы
· Эндоскопические исследования (уретроцистоскопия)
Применяются в сложных случаях для уточнения состояния внутреннего отверстия уретры и мочевого пузыря.
· Генетическое консультирование
Показано в случае наличия других врождённых пороков или семейной истории аналогичных нарушений.
Лечение эписпадии
Хирургическое лечение — единственный эффективный способ устранения анатомических дефектов при эписпадии. Стратегия лечения направлена на восстановление функции мочеиспускания, коррекцию анатомии и обеспечение психологического комфорта пациента.
6.1 Показания к операции
· Наличие расщепления уретры любой степени.
· Нарушение удержания мочи (инконтиненция).
· Деформация наружных половых органов.
· Психоэмоциональные проблемы, связанные с внешним видом гениталий.
· Подготовка к дальнейшей половой жизни и социальной адаптации.
Операцию желательно проводить в возрасте от 6 до 18 месяцев, чтобы минимизировать психологические последствия и улучшить прогноз.
6.2 Цели хирургического вмешательства
· Восстановление анатомической целостности мочеиспускательного канала.
· Формирование функционального сфинктерного механизма для удержания мочи.
· Коррекция деформаций полового члена или наружных половых органов.
· Обеспечение условий для нормального полового и психосоциального развития.
6.3 Основные методы хирургического лечения
• Операция по методу Кантвелла-Рэнсли
· Реконструкция уретры и сфинктера мочевого пузыря с использованием тканей полового члена.
· Часто включает перемещение корпусов кавернозных тел для улучшения удержания мочи.
• Метод Митчела
· Полная диссоциация полового члена от уретры.
· Применяется при тяжёлых формах или сочетании с экстрофией мочевого пузыря.
· Позволяет максимально точно реконструировать как уретру, так и кавернозные тела.
• Этапная реконструкция
· Многоэтапное лечение, включающее поэтапное закрытие дефектов и восстановление функций.
· Применяется при сложных и запущенных случаях, либо при необходимости коррекции после предыдущих вмешательств.
· Коррекция недержания мочи при полной (тотальной) эписпадии выполняется у девочек в 2 этапа – в возрасте 1 и 5-6 лет; у мальчиков – пластика шейки мочевого пузыря проводится в возрасте 5-6 лет.
Выбор методики зависит от анатомических особенностей пациента, степени расщепления и состояния сфинктерного аппарата.
6.4 Послеоперационное ведение и реабилитация
· Катетеризация мочевого пузыря
Устанавливается на период от 7 до 21 дней для защиты реконструированной уретры.
· Антибактериальная терапия
Назначается для профилактики инфекций мочевыводящих путей.
· Физиотерапия
В отдельных случаях рекомендуется для стимуляции мышечного тонуса и улучшения функции удержания мочи.
· Психологическая поддержка
Важна для снижения тревожности, адаптации к изменениям тела и формирования положительного образа тела.
· Длительное наблюдение уролога
Требуется для контроля за мочеиспусканием, своевременного выявления осложнений и оценки полового развития в подростковом возрасте.
Прогноз и долгосрочные результаты
7.1 Функциональные исходы
Прогноз при эписпадии напрямую зависит от:
· степени аномалии,
· времени проведения хирургического вмешательства,
· опыта хирургической команды,
· качества послеоперационного ведения.
При своевременной коррекции у большинства детей нам удаётся достичь:
· нормального или почти нормального мочеиспускания (удержание мочи – 88%),
· анатомичного восстановления уретры и наружных половых органов,
· удовлетворительных эстетических результатов и размеров полового члена.
При тяжёлых формах (например, полной эписпадии с вовлечением шейки мочевого пузыря) могут сохраняться умеренные проблемы с контролем мочеиспускания, при который эффективны вспомогательные терапевтические методы и поведенческая терапия.
7.2 Психосоциальная адаптация
Эффективная хирургическая коррекция в раннем возрасте способствует нормальной психоэмоциональной адаптации ребёнка:
· Формируется положительный образ тела.
· Минимизируются страхи, тревожность и риск социальной изоляции.
· Повышается самооценка в подростковом возрасте.
· Снижается риск сексуальных дисфункций во взрослом возрасте.
Важно помнить, что для полного восстановления качества жизни критически важно не только устранение физического дефекта, но и длительная психологическая поддержка семьи и самого пациента.
Прогноз
При ранней хирургической коррекции возможно достичь хороших функциональных и эстетических результатов.
Часто задаваемые вопросы об эписпадии у детей
1. Что такое эписпадия?
Эписпадия — это врожденная аномалия развития, при которой мочеиспускательный канал расщеплён на верхней поверхности полового члена у мальчиков или клитора у девочек.
2. Насколько часто встречается эписпадия у детей?
Эписпадия — крайне редкое заболевание: её частота составляет около 1 случая на 117 000 новорождённых мальчиков и 1 на 484 000 девочек.
3. Почему возникает эписпадия?
Аномалия развивается на 5–6 неделе эмбриогенеза из-за нарушения слияния структур в области клоаки и генитального бугорка. Причины могут включать генетические и внешние факторы.
4. С какими нарушениями сочетается эписпадия?
Эписпадия часто сочетается с экстрофией мочевого пузыря и другими врожденными аномалиями мочевыводящей системы.
5. Какие бывают виды эписпадии у мальчиков и девочек?
У мальчиков различают головчатую, стволовую и полную эписпадию.
У девочек — клиторную, подлобковую и полную формы.
6. Как проявляется эписпадия у детей?
Наиболее частые симптомы включают недержание мочи, деформацию наружных половых органов, нарушение струи мочи и психологические трудности.
7. Как проводится диагностика эписпадии?
Диагностика включает физикальное обследование, уродинамические исследования, УЗИ, микционную цистоуретрографию и, при необходимости, МРТ малого таза.
8. В каком возрасте лучше проводить операцию?
Рекомендуемый возраст для хирургического вмешательства — от 6 до 18 месяцев для минимизации психологических и функциональных проблем.
9. Какие методы используются для хирургического лечения эписпадии?
Применяются методы Кантвелла-Рэнсли, техника Митчела и степенная реконструкция, в зависимости от формы и тяжести аномалии.
10. Можно ли полностью восстановить функцию мочеиспускания?
Да, при раннем и правильном лечении в большинстве случаев возможно добиться удержания мочи и нормального мочеиспускания.
11. Какие осложнения возможны после операции?
Возможны стриктуры уретры, частичная утрата удержания мочи, потребность в дополнительных коррекциях, особенно при тяжёлых формах.
12. Как проходит реабилитация после операции?
Пациенты проходят катетеризацию на период заживления, получают антибактериальную терапию, физиотерапевтическую поддержку и регулярное наблюдение у уролога.
13. Как влияет эписпадия на половое развитие ребёнка?
При эффективной коррекции в раннем возрасте половая функция обычно сохраняется. При тяжёлых формах возможны дополнительные вмешательства в подростковом возрасте.
14. Требуется ли психологическая помощь таким детям?
Да. Психологическая поддержка важна для преодоления страхов, формирования положительного отношения к своему телу и адаптации в обществе.
15. Где получить квалифицированную помощь при эписпадии?
В специализированных центрах детской урологии, таких как «Центр Экстрофии и Урогенитальных Реконструкций» (ЦЭУР) НИИ НДХиТ, где накоплен большой опыт комплексного лечения этой патологии.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Клоакальные аномалии и недержание мочи
Что такое клоакальные аномалии?
Клоакальные аномалии — это редкие врождённые пороки развития, при которых мочевой пузырь, прямая кишка и влагалище открываются одним общим каналом наружу. Вместо трёх отдельных отверстий у девочки формируется одно — это и называется «клоака». Это сложное состояние требует поэтапного хирургического лечения.
Почему возникает недержание мочи?
Недержание у девочек с клоакой может быть связано с:
- Малым объёмом мочевого пузыря (микроцистис);
- Отсутствием или повреждением сфинктера;
- Нарушением строения шейки мочевого пузыря;
- Последствиями ранее выполненных операций.
Риск тяжёлой формы недержания очень высок, особенно после первичных пластик.
Как проводится диагностика?
- УЗИ, МРТ, контрастные исследования, 3D-реконструкция таза;
- Уродинамика (оценка функции и объёма мочевого пузыря);
- Цистоскопия (осмотр мочевого пузыря изнутри);
- Оценка возможности удержания мочи.
Какие есть пути лечения?
Лечение зависит от степени недержания и состояния мочевого пузыря:
- Увеличение объёма пузыря (аугментация);
- Восстановление удержания при помощи удерживающей стомы Mitrofanoff;
- Поведенческое обучение катетеризации;
- Восстановление сфинктера и шейки мочевого пузыря, если это возможно.
Наш опыт
В Центре экстрофии и урогенитальных реконструкций накоплен уникальный опыт лечения клоакальных аномалий у девочек. Мы объединяем урологические, гинекологические и колопроктологические подходы для комплексного лечения.
- Используем современные методы оценки удержания и объёма пузыря;
- Выполняем реконструкции с учётом роста и репродуктивных перспектив;
- В тяжёлых случаях применяем удерживающие (сухие) стомы — чтобы ребёнок был социально адаптирован и мог вести активную жизнь.
Какие ещё проблемы могут быть у девочек с клоакальными аномалиями?
Недержание мочи — лишь одна из серьёзных проблем. Часто у девочек с персистирующей клоакой наблюдаются также:
- Инфекции мочевых путей;
- Патология почек;
- Задержки мочи;
- Недержание кала после операций.
Эти нарушения требуют дополнительных хирургических реконструкций:
- Исправление анатомии уретры и влагалища;
- Разделение урогенитального синуса с формированием отдельных каналов для мочи и менструального кровотока.
Как решаются проблемы с недержанием кала?
Одним из эффективных способов устранения каломазания является:
- Операция Малона (создание континентной стомы для антикратной клизмы);
- В сочетании с пластикой анального сфинктера.
Это позволяет восстановить контроль за дефекацией, повысить качество жизни и социальную адаптацию ребёнка.
Что важно знать родителям?
- Недержание при клоаке — решаемая проблема;
- При потере мочи более чем на 20% или использовании 2 и более прокладок в день нужно обследование;
- Комплексное лечение значительно улучшает качество жизни и перспективы ребёнка.
FAQ: Частые вопросы родителей о клоакальных аномалиях
Что делать, если ребёнок теряет мочу после пластики клоаки?
Ответ: Нужно провести повторную диагностику. Иногда требуется реконструкция мочевого пузыря или создание удерживающей стомы.
Что такое сухая стома (Mitrofanoff)?
Ответ: Это канал для катетеризации через кожу живота, позволяющий ребёнку оставаться сухим и контролировать мочеиспускание.
Можно ли сохранить возможность мочиться через уретру?
Ответ: Да, если шейка пузыря и сфинктер сохранены. Каждый случай оценивается индивидуально.
Как бороться с недержанием кала у детей после операций?
Ответ: Операция Малона с пластикой сфинктера помогает восстановить контроль над дефекацией.
Сколько операций обычно требуется?
Ответ: При тяжелых формах (высокая клоака) обычно 2–3 этапа лечения: восстановление анатомии, затем коррекция функции удержания мочи и кала.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Тяжелые формы недержания мочи
Недержание мочи у ребёнка — это не просто «мелкая проблема». В некоторых случаях это может быть проявлением редкого и тяжёлого заболевания. Особенно это важно, если ребёнок теряет более 20% всей мочи или нуждается в двух и более впитывающих прокладках в день. В этой памятке мы объясняем, какие бывают формы тяжёлого недержания мочи у детей, и какие существуют пути лечения.
1. Анатомические причины: когда мочевой пузырь не может удерживать мочу
Некоторые дети рождаются с нарушением строения мочевого пузыря или мочеиспускательного канала.
- Экстрофия мочевого пузыря — пузырь снаружи и не может накапливать мочу.
- Эписпадия — моча выходит не через уретру, а по неправильному пути.
- Клоакальные аномалии и экстрофия клоаки — тяжёлые врождённые пороки, при которых нарушено строение не только мочевой системы, но и прямой кишки.
В таких случаях единственный путь — сложная хирургическая реконструкция. Иногда требуется несколько операций.
2. Нейрогенные причины: когда мозг и спинной мозг не управляют мочеиспусканием
Иногда мочевой пузырь работает неправильно из-за нарушенной иннервации:
- Миелодисплазия (врождённые пороки позвоночника);
- Повреждения после операций на крестце (например, удаление тератомы или опухолей);
- Последствия лучевой терапии, рабдомиосаркомы мочевого пузыря и малого таза.
Таким детям часто требуется регулярная катетеризация (ввод катетера через уретру или через специальный канал — стому), а также операция по увеличению объёма мочевого пузыря (аугментация).
3. Послеоперационные формы: когда недержание появилось после лечения другой болезни
- После операций на прямой кишке;
- После операций по поводу клапанов уретры;
- После неудачных вмешательств при экстрофии или гипоспадии.
Здесь важно точно выяснить причину: рубец, слабость сфинктера, нарушенная иннервация или деформация.
Подбирается индивидуальная программа — от тренировок до реконструкции уретры и шейки мочевого пузыря.
4. Когда у ребёнка просто «всё течёт» — но причина есть
- Если ребёнок теряет более 20% всей мочи или промокает 2 и более прокладок в день — это всегда требует обследования.
- Даже если внешне анатомия сохранна, может быть нарушение накопительной или удерживающей функции.
- Микроцистис — состояние, при котором пузырь просто слишком мал, чтобы удержать мочу.
Мы оцениваем объём пузыря, способность к накоплению, давление, функцию сфинктера — и подбираем тактику.
Что мы можем предложить в нашем Центре
- Все виды диагностики: УЗИ, уродинамика, цистоскопия, МРТ;
- Катетеризация через уретру или через стому Mitrofanoff;
- Аугментация мочевого пузыря (расширение);
- Реконструкция сфинктера и шейки мочевого пузыря;
- Психологическая поддержка и обучение семьи.
Мы ведём детей с рождения до 18 лет, в том числе после операций, лечения опухолей и редких пороков развития.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Стома Митрофанова
Историческая справка
Стома по принципу Митрофанова впервые была предложена французским хирургом Пьером Митрофановым в 1980 году. Он разработал методику создания узкого катетеризируемого канала, чаще всего из аппендикса, соединяющего мочевой пузырь с кожей живота. Такая операция позволяет ребёнку с тяжёлыми нарушениями мочеиспускания самостоятельно и безопасно выводить мочу с помощью катетера. Сегодня этот метод стал стандартом при лечении различных форм недержания мочи и аномалий развития уретры и мочевого пузыря.
Эффективность и безопасность
· Континенция мочи достигается в 90–98% случаев, независимо от использованного материала.
· У 97% пациентов канал сохраняет функцию даже через много лет после операции.
· Современные варианты каналов (Yang–Monti, Casale) обеспечивают высокую надёжность даже при отсутствии аппендикса.
Возможные осложнения
· Стеноз стомы (5–57%), пролапс, инконтиненция, инфекции.
· Образование камней в резервуаре при нерегулярной катетеризации и нарушении режима промываний.
· Эти осложнения устранимы при регулярном наблюдении и коррекции.
Методика Yang–Monti и её модификации
· Позволяет сформировать канал до 7 см из короткого участка кишки.
· Применяется при невозможности использовать аппендикс.
· Континенция достигается у 97,4% пациентов.
· Важно учитывать потенциальный рост кишечного сегмента и риск регресса удержания при выведении в пупок.
Уникальность подхода ЦЭУР
В Центре Экстрофии и Урогенитальных Реконструкций (ЦЭУР) применяется полный спектр современных техник — от классической аппендиковезикостомии до сложных модификаций Yang–Monti и Casale.
Мы:
· тщательно оцениваем анатомию и функцию мочевого пузыря;
· при необходимости дополняем операцию аугментацией;
· формируем косметичные, легко обслуживаемые стомы, подходящие даже маленьким детям;
· проводим длительное сопровождение пациентов до восстановления.
Часто задаваемые вопросы
Что такое стома Митрофанова?
Катетеризируемый канал между мочевым пузырём и кожей (чаще в области пупка). Моча выводится только при введении катетера.
Когда нужна операция?
· Недержание мочи, невозможность мочиться;
· Анатомические препятствия для уретральной катетеризации;
· Нейрогенный мочевой пузырь;
· Последствия травм или реконструкций.
Как катетеризировать?
1. Вымыть руки.
2. Ввести стерильный катетер.
3. Подождать выхода мочи.
4. Удалить катетер и закрыть стому.
Это больно?
Нет. Процедура быстрая и безболезненная при правильном обучении.
Где располагается стома?
Обычно в области пупка или правого нижнего квадранта живота — удобно и незаметно.
Возможны ли осложнения?
Да, но при обучении и регулярном уходе они минимальны.
Можно ли жить нормально?
Да. Дети со стомой учатся, путешествуют, занимаются спортом, взрослеют и заводят семьи.
Влияет ли операция на половую функцию?
Нет. При грамотной технике сохраняются все перспективы полового развития и репродукции.
Рекомендации родителям
· Не бойтесь задавать вопросы.
· Научитесь катетеризировать вместе с ребёнком.
· Хвалите за самостоятельность.
· Сохраняйте спокойствие — операция открывает путь к активной и свободной жизни.
Наш опыт
Профессор Николаев В.В., первым в России внедрил методику Митрофанова в 1990-х. Проведено более 300 операций. Наши пациенты живут полноценной жизнью, создают семьи и возвращаются к нам как благодарные взрослые.
Стома при грамотном подходе может служить десятилетиями без дискомфорта и ограничений.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Аномалии влагалища
Аномалии влагалища у девочек — это редкие врождённые пороки развития, которые могут нарушать мочеиспускание, дефекацию, половое развитие и репродуктивную функцию. Без своевременной диагностики и лечения они могут привести к физическим осложнениям и психологическим трудностям. Наш Центр оказывает полный спектр помощи детям с подобными аномалиями — от первичного осмотра до реконструктивных операций и реабилитации.
Причины возникновения
Аномалии влагалища формируются во внутриутробном периоде. Основные причины:
- Генетические мутации, влияющие на развитие мюллеровых протоков;
- Гормональные нарушения во время беременности;
- Экзогенные воздействия — инфекции, лекарства, токсические вещества.
Виды аномалий
Наиболее распространённые врождённые аномалии влагалища:
- Атрезия влагалища — полное отсутствие просвета;
- Септированное влагалище — наличие перегородки, разделяющей полость;
- Удвоение влагалища — два параллельных канала, часто в сочетании с удвоенной маткой;
- Клоакальные аномалии — объединение мочевыводящих, половых и кишечных путей в один канал.
Клинические проявления
У новорождённых и младенцев:
- отсутствие отверстия влагалища;
- выпячивание в области промежности;
- затруднённое мочеиспускание и дефекация.
У подростков:
- первичная аменорея (отсутствие менструации);
- боли внизу живота (гематокольпос);
- психологический дискомфорт на фоне задержки полового развития.
Диагностика
Мы используем современные методы для точной диагностики:
- Физикальный осмотр;
- Ультразвуковое исследование (УЗИ);
- Магнитно-резонансная томография (МРТ);
- Эндоскопия (вагиноскопия, цистоскопия);
- Гормональный профиль при необходимости.
Лечение
Выбор метода зависит от типа аномалии и возраста пациентки.
Консервативный подход:
- Наблюдение при лёгких формах;
- Психологическая поддержка для детей и подростков.
Хирургическое лечение:
Операции выполняют ведущие тазовые хирурги России, владеющие всеми методами детской урологии, гинекологии и колопроктологии. Мы применяем холистический подход, учитывая анатомию, функцию и психоэмоциональное состояние.
- Вагинопластика (формирование или реконструкция влагалища);
- Удаление перегородок;
- Комплексные реконструкции при клоакальных аномалиях.
Послеоперационное сопровождение
- Реабилитация: обучение уходу, физиотерапия;
- Гормональная поддержка при показаниях;
- Длительное наблюдение до 18 лет.
Врачи Центра — эксперты с более чем 15-летним опытом работы, прошедшие стажировки в ведущих клиниках Европы и США.
Мы участвуем в международных профессиональных сообществах:
- EUPSA — European Paediatric Surgeons’ Association
- EUA — European Urological Association
- ESPU — European Society for Paediatric Urology
- IUGA — International Urogynecological Association
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Атрезия ануса
Атрезия ануса и прямой кишки у детей: современные подходы к диагностике и лечению
Введение
Атрезия ануса, также известная как аноректальная аномалия, представляет собой врожденный порок развития, характеризующийся отсутствием нормального анального отверстия или неправильным расположением прямой кишки. Это состояние требует неотложной медицинской помощи и хирургического вмешательства в неонатальном периоде. В данной статье рассмотрены этиология, клинические проявления, методы диагностики и современные подходы к лечению атрезии ануса у детей.
Этиология и патогенез
Атрезия ануса возникает вследствие нарушения эмбрионального развития задней кишки и уроректального перегородки между 4 и 7 неделями гестации. Точные причины неизвестны, но предполагается влияние генетических факторов и воздействие внешних тератогенов. Аномалия часто сочетается с другими врожденными пороками, такими как пороки мочевыводящих путей, позвоночника и сердца.
Классификация
Атрезия ануса классифицируется в зависимости от уровня расположения слепого конца прямой кишки относительно мышц тазового дна:
1. Высокая атрезия: слепой конец расположен выше мышцы, поднимающей задний проход.
2. Низкая атрезия: слепой конец находится ниже или на уровне мышцы.
Также различают наличие или отсутствие свищей, которые могут соединять прямую кишку с мочевым пузырем, уретрой или влагалищем.
Клинические проявления
Симптомы атрезии ануса проявляются сразу после рождения:
· Отсутствие анального отверстия: при осмотре определяется отсутствие или неправильное расположение ануса.
· Отсутствие отхождения мекония: первый стул новорожденного отсутствует или выделяется через свищевые отверстия.
· Вздутие живота: вследствие скопления кишечного содержимого.
· Рвота: может быть признаком кишечной непроходимости.
Диагностика
· Физикальное обследование: осмотр промежности для выявления анатомических аномалий.
· Рентгенография: обзорный снимок брюшной полости в положении "вверх ногами" для определения уровня атрезии.
· Ультразвуковое исследование: оценка сопутствующих аномалий мочевыводящей системы.
· МРТ: детальная визуализация анатомических структур таза.
Сопутствующие аномалии
Атрезия ануса часто ассоциируется с синдромом VACTERL:
· Vertebral anomalies (пороки позвоночника)
· Anal atresia (атрезия ануса)
· Cardiac defects (пороки сердца)
· Tracheo-Esophageal fistula (трахеопищеводный свищ)
· Renal anomalies (аномалии почек)
· Limb abnormalities (пороки конечностей)
Лечение
Хирургическое вмешательство является единственным методом лечения и включает несколько этапов:
1. Неотложная колостомия: создание стомы для отвода кишечного содержимого при высоких формах атрезии.
2. Реконструктивная операция: формирование анального канала и анатомической реконструкции сфинктерного аппарата. Наиболее распространенной является задняя сагиттальная ано-ректопластика (PSARP).
3. Малоинвазивные методы – лапароскпическая ректопластика и промежностная ректопроктопластика без наложения колостом ( собственные модификации)
4. Закрытие колостомы: выполняется после заживления и функционального восстановления анального канала.
Послеоперационное ведение
Важно понимать, что после операций по поводу атрезии ануса необходим тщательный уход за ребёнком. Главная цель — не допустить хронических запоров, которые могут привести к перерастяжению толстой кишки, снижению её сократительной активности и формированию синдрома вялого кишечника.
Уникальной особенностью подхода Центра Экстрофии и Урогенитальных Реконструкций (ЦЭУР) является использование малотравматичных хирургических методик, в том числе лапароскопии, усовершенствованных реконструктивных техник с формированием анального канала без наложения колостом. Мы уделяем особое внимание сохранению анатомии, чувствительности и функции прямой кишки. Последовательное ведение пациента до полного восстановления включает динамическое наблюдение, реабилитацию и обучение родителей.
· Контроль функций кишечника: обучение родителей методам дилатации ануса для предотвращения стриктур.
· Физиотерапия: укрепление мышц тазового дна.
· Длительное наблюдение: оценка контроля дефекации, выявление возможных осложнений.
Прогноз и осложнения
Прогноз зависит от типа атрезии и наличия сопутствующих аномалий. Возможные осложнения:
· Недержание кала: вследствие нарушения функции сфинктера.
· Запоры: требуют диетической коррекции и медикаментозного лечения.
· Стриктуры: сужение анального канала, требующее повторных вмешательств.
Мы принимаем на лечение не только первичных больных но и детей с осложнениями после ранее проведенных хирургических вмешательств.
Заключение
Атрезия ануса у детей требует своевременной диагностики и комплексного лечения с участием мультидисциплинарной команды специалистов. Ранняя хирургическая коррекция и адекватное послеоперационное ведение позволяют улучшить качество жизни пациентов и обеспечить нормальное развитие.
В «Центре Экстрофии и Урогенитальных Реконструкций» (ЦЭУР) НИИ НДХиТ накоплен огромный опыт лечения данной патологии у детей. Проводятся все виды реконструктивных вмешательств при данной патологии. Наблюдение, обследование и лечение от 1 месяца до 18 лет.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Врожденная дисфункция коры надпочечников у детей (ВДКН)
Вопросы и ответы
· Что такое ВДКН?ВДКН (врождённая дисфункция коры надпочечников) — это наследственное заболевание, при котором нарушается выработка стероидных гормонов в надпочечниках. Основная проблема — дефицит кортизола, а у части детей — также альдостерона. Это приводит к избытку андрогенов и нарушениям развития половых органов.
· Почему возникает ВДКН?
Наиболее часто ВДКН вызывается мутацией в гене CYP21A2, который отвечает за фермент 21-гидроксилазу. Это вызывает:
- недостаток кортизола и альдостерона;
- гиперсекрецию АКТГ;
- гиперплазию надпочечников и избыток андрогенов.
· Какие формы ВДКН бывают?
1. Сольтеряющая форма – тяжёлая, начинается в новорождённом периоде.
2. Простая вирильная форма – без электролитных нарушений, но с избытком андрогенов.
3. Неклассическая форма – проявляется позже, иногда только в подростковом возрасте.
· Как проявляется ВДКН у детей?
- У девочек: увеличение клитора, сращение половых губ, мужеподобный внешний вид наружных гениталий.
- У мальчиков: часто внешне нормальные гениталии, но возможен солевой криз.
- В тяжёлых случаях: рвота, дегидратация, гипонатриемия, гиперкалиемия, потеря массы тела.
· Как проводится диагностика?
- Неонатальный скрининг (17-ОН-прогестерон);
- Гормоны: кортизол, АКТГ, ренин;
- Электролиты;
- Генетическое тестирование;
- УЗИ/МРТ: надпочечники, органы малого таза.
· Как лечат ВДКН?
- Глюкокортикоиды (гидрокортизон/преднизолон);
- Минералокортикоиды (флудрокортизон — при сольтеряющей форме);
- Хирургическое лечение наружных гениталий у девочек (при необходимости);
- Долгосрочное наблюдение у эндокринолога, уролога, гинеколога.
· Когда требуется операция?
Если у девочки выражена вирилизация наружных половых органов, может потребоваться урогенитальная реконструкция — операция для восстановления нормального строения и функции гениталий.
· Какую роль играет уролог?
- Участвует в постановке диагноза;
- Проводит оценку степени вирилизации;
- Консультирует родителей;
- Проводит хирургическое лечение;
- Наблюдает ребёнка до полового созревания и во взрослом возрасте.
· Как проводят хирургическое лечение наружных гениталий у девочек с ВДКН?
В нашем Центре применяется современный подход к феминизирующей хирургии при врождённой дисфункции коры надпочечников (ВДКН). Мы отказались от поэтапных операций с ампутацией клитора и перешли к одноэтапной реконструкции, которая включает:
- Резекцию кавернозных тел клитора с сохранением чувствительности;
- Одновременную пластику наружных гениталий и влагалища в возрасте от 1,5–2 лет;
- Использование М-образного и перевёрнутого Y- и U-образных разрезов для формирования интроитуса и влагалища;
- При высоких формах урогенитального синуса — рассечение тазовой диафрагмы и экстериоризацию задней стенки влагалища для создания анатомически правильного канала.
Такая техника позволяет достичь отличного функционального и косметического результата даже при глубоких или надсфинктерных формах урогенитального синуса.
· Каковы результаты после хирургического лечения у девочек с ВДКН?
Хирургическое лечение проведено у большинства пациенток с ВДКН, включая как первичных, так и ранее оперированных девочек. Одноэтапная техника показала высокую эффективность:
- Восстановление проходимости интроитуса — у всех девочек с подсфинктерными формами;
- Минимум осложнений: лишь в 2 случаях отмечено умеренное сужение интроитуса, успешно скорректированное;
- Хорошие функциональные и косметические результаты без рецидивов урогенитального синуса;
- Сохранение чувствительности и нормальной анатомии наружных гениталий.
· Что делает наш Центр?
В Центре Экстрофии и Урогенитальных Реконструкций НИИ НДХиТ:
- Проводим диагностику, наблюдение и лечение детей с ВДКН с 1 месяца жизни до 18 лет;
- Оперируем даже тяжёлые случаи вирилизации;
- Используем современные и малотравматичные методики;
- Обеспечиваем долгосрочное сопровождение;
- Работаем мультидисциплинарной командой: уролог, эндокринолог, гинеколог, психолог.
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Стриктура уретры
Стриктура уретры у детей — Часто задаваемые вопросы (FAQ)
· Что такое стриктура уретры?Стриктура уретры — это сужение просвета мочеиспускательного канала, вызванное рубцовыми изменениями. У детей она может быть врождённой, посттравматической или развиться после операций, например при гипоспадии.
· Почему стриктуры уретры особенно сложны у детей?
У детей узкий и анатомически чувствительный мочеиспускательный канал. После операций или травм рубцовая ткань может вызывать значительное сужение, нарушающее отток мочи, вызывающее инфекции и проблемы с мочеиспусканием.
· Какие основные причины стриктур уретры у детей?
- Осложнения после операций по поводу гипоспадии;
- Травмы промежности и таза;
- Инструментальные вмешательства (катетеризация, уретроскопия);
- Редко — врождённые аномалии.
· Как проявляется стриктура уретры?
Основные симптомы:
- ослабление или истончение струи мочи;
- натуживание при мочеиспускании;
- учащённые инфекции мочевых путей;
- недержание мочи или задержка мочи.
· Как проводится диагностика?
- Урофлоуметрия (оценка скорости потока мочи);
- УЗИ мочевого пузыря (оценка остаточной мочи);
- Ретроградная уретрография;
- Эндоскопия (при необходимости уточнения анатомии).
Как лечат стриктуры после переломов таза?
Как правило, требуется реконструктивная операция с учетом особенностей повреждений. В Центре Экстрофии накоплен уникальный успешный опыт лечения таких случаев.
· Какие методы лечения стриктур уретры применяются?
- Оптическая уретротомия (при коротких сужениях);
- Анастомозная уретропластика (при коротких и изолированных стриктурах);
- Замещающая уретропластика с использованием слизистой щеки или кожи (при протяжённых повреждениях);
- Многоэтапные реконструкции (в тяжёлых случаях или после неудачных операций).
В чём особенности подхода Центра Экстрофии и Урогенитальных Реконструкций?
Накоплен уникальный опыт лечения врождённых и посттравматических стриктур уретры, выполняются все виды реконструкций, наблюдение пациентов от 1 месяца до 18 лет, проводятся сложнейшие повторные вмешательства.
· Что делает наш Центр?
В Центре Экстрофии и Урогенитальных Реконструкций НИИ НДХиТ:
Большой опыт лечения постгипоспадических и посттравматических стриктур у детей;
Применяются современные методики и аутотрансплантаты (щёчная слизистая);
Индивидуальный подход к каждому пациенту;
Высокая проходимость уретры и стабильные отдалённые результаты;
Дети от 1 месяца до 18 лет успешно оперируются в нашем центре.
В «Центре Экстрофии и Урогенитальных Реконструкций» НИИ НДХиТ. Мы наблюдаем и оперируем пациентов от 1 месяца до 18 лет.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Лапароскопия в детской урологии
Лапароскопия стала важнейшим этапом развития детской урологии. Особенно ценно её применение при коррекции сложных врождённых аномалий: крипторхизме, гидронефрозе, мегауретере, уретерогидронефрозе, дивертикуле мочевого пузыря и других тяжёлых заболеваниях. В Центре Экстрофии и Урогенитальных Реконструкций лапароскопические методы стали стандартом минимально инвазивного лечения.
Преимущества лапароскопии у детей
• Минимальная травматизация тканей.
• Быстрое восстановление.
• Меньший риск послеоперационных осложнений.
• Прекрасный косметический результат.
При тяжёлых пороках развития важно сохранить каждый миллиметр тканей, а лапароскопия позволяет это сделать.
Частые лапароскопические операции в детской урологии
• Лапароскопическая орхидопексия при абдоминальном крипторхизме.
• Лапароскопическая коррекция пузырно-мочеточникового рефлюкса.
• Лапароскопическое устранение гидронефроза.
• Лапароскопическое удаление нефункционирующей почки.
• Лапароскопические операции при мегауретере
Наш Центр обладает большим опытом выполнения этих вмешательств даже у самых маленьких пациентов.
Наши особенности лапароскопических операций
• Использование миниатюрных инструментов диаметром 3 мм.
• Персонализированный выбор тактики для каждого ребёнка.
• Специализация на реконструктивной лапароскопии.
• Многолетний опыт работы с тяжёлыми врождёнными патологиями.
Когда рекомендуется лапароскопия?
Лапароскопия показана при заболеваниях, когда необходимо восстановить нормальную анатомию или функцию органов с минимальной травматизацией. Оптимальный возраст определяется индивидуально в зависимости от заболевания и состояния ребёнка.
Наш опыт
Специалисты Центра Экстрофии и Урогенитальных Реконструкций лапароскопические вмешательства проводят с 2008 года. Мы накопили уникальный опыт лечения редких и тяжёлых урологических заболеваний у детей от новорождённых до подростков.
Частые вопросы о лапароскопии у детей
Какие операции чаще всего делают лапароскопически?
Орхидопексия при крипторхизме, коррекция рефлюкса, устранение гидронефроза, удаление нефункционирующих почек, операции при мегауретере, кистах и удвоении почек.
В каком возрасте лучше проводить лапароскопию?
Возраст определяется индивидуально. Например, орхидопексия — от 6 месяцев, коррекция гидронефроза — чаще всего после 6 месяцев жизни.
Безопасна ли лапароскопия у младенцев?
Да, при правильном подборе инструментов и анестезии лапароскопия безопасна даже у новорождённых. Наши специалисты имеют большой опыт в таких операциях.
Сколько длится восстановление после лапароскопии?
Обычно дети выписываются через 1–3 дня после операции и быстро возвращаются к обычной активности.
Чем лапароскопия отличается от открытой операции?
Меньший разрез, быстрее заживление, лучше косметический результат.
Можно ли делать лапароскопию при сложных пороках развития?
Да, лапароскопия активно применяется при тяжёлых аномалиях. Выбор метода зависит от анатомии и состояния ребёнка.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Гипоспадия
Что такое гипоспадия у детей и почему это важно?
Гипоспадия является одной из наиболее распространенных врожденных аномалий мочеполовой системы у мальчиков. Это состояние характеризуется смещением наружного отверстия уретры на вентральной поверхности полового члена, что может значительно влиять на функции мочеиспускания, внешнюю анатомию полового члена и психологического восприятия ребенком собственного тела. Частота гипоспадии варьируется от 1:200 до 1:300 новорожденных мальчиков, и в последние десятилетия остается стабильно высокой. Эта патология вызывает множество вопросов у родителей, начиная с причин возникновения и заканчивая методами лечения. В данной статье мы ответим на ключевые вопросы, которые могут возникнуть у родителей детей с диагнозом гипоспадия.
Почему возникает гипоспадия у моего ребенка?
Гипоспадия — это полиэтиологическое состояние, что означает, что причины ее развития многофакторны и включают генетические, гормональные и экологические компоненты.
1. Генетические факторы
Риск гипоспадии возрастает, если в семье есть случаи аналогичного диагноза. Исследования показывают, что мутации в таких генах, как AR (андрогенный рецептор), SRD5A2 (редуктаза), WT1 (ген Вильмса), могут быть ответственны за развитие данной патологии. Эти гены регулируют как формирование уретры, так и чувствительность тканей к андрогенам.
2. Гормональные механизмы
Формирование уретры у мальчиков происходит на 8–14 неделе беременности. В этот период любые нарушения андрогенной активности, такие как недостаточная выработка тестостерона или снижение его превращения в дигидротестостерон, могут привести к смещению наружного отверстия уретры. Также известно, что гормональные нарушения у матери, такие как низкий уровень прогестерона, повышают риск гипоспадии.
3. Экологические факторы
Некоторые химические вещества, называемые эндокринными дисрапторами, могут вмешиваться в нормальное развитие плода. Среди них — бисфенол А, фталаты, пестициды и некоторые лекарственные препараты. Установлено, что эти вещества снижают активность андрогенов, необходимых для нормального формирования полового члена. Курение матери, низкая масса тела ребенка при рождении и преждевременные роды также увеличивают риск патологии (Manson & Carr, 2020).
Как узнать, есть ли у моего ребенка гипоспадия?
Гипоспадия обычно диагностируется сразу после рождения при осмотре новорожденного врачом. Основные признаки, которые указывают на данное состояние:
· Наружное отверстие уретры располагается ниже нормального уровня;
· Половой член искривлен (хорда), что становится особенно заметно при эрекции;
· Нижняя часть кожи препуция недостаточно развита.
Однако не всегда гипоспадия сопровождается всеми этими симптомами. В легких случаях отклонения могут быть малозаметны.
Сопутствующая патология при гипоспадии:
При гипоспадии может иметь место сопутствующая патология: крипторхизм – неопущение яичка, особенно часто встречается при проксимальных формах гипоспадии. Паховая грыжа и водянка оболочек яичка. Патология мочевых путей встречается значительно реже.
Дополнительные исследования:
1. Ультразвуковая диагностика (УЗИ) — помогает выявить аномалии верхних отделов мочеполовой системы.
2. Генетический анализ — кариотипирование применяется при подозрении на интерсекс-состояния.
3. Гормональные исследования — определение уровня тестостерона и других гормонов помогает исключить эндокринные нарушения у пациентов с проксимальными формами гипоспадии. (Hughes et al., 2019).
Чем раньше выявляется патология, тем легче планировать лечение и минимизировать риск осложнений.
В каком возрасте лучше лечить гипоспадию?
Оптимальным возрастом для хирургической коррекции гипоспадии считается период от 6 до 18 месяцев. Это объясняется минимизацией рисков, связанных с анестезией, и благоприятными условиями для заживления тканей у младенцев.
Основные цели операции:
· Переместить наружное отверстие уретры в анатомически правильное положение.
· Устранить искривление полового члена для нормального развития и функционирования.
· Добиться эстетического результата, который позволит ребенку избежать психологических трудностей в будущем.
Методы хирургического лечения:
1. Метод TIP (tubularized incised plate)
Этот метод является наиболее популярным для лечения дистальных форм гипоспадии. Он предполагает минимальное вмешательство и дает хорошие результаты с низкой частотой осложнений.
2. Многоэтапная реконструкция
Используется для сложных и проксимальных форм гипоспадии. Здесь может потребоваться трансплантация тканей, таких как слизистая оболочка рта или кожа. В нашей клинике при лечении проксимальных форм гипоспадии мы используем слизистую ротовой полости. Данная методика 2-х этапная и позволяет сделать полового орган не отличимым от нормального.
Прогнозы
Большинство операций проходит успешно, и ребенок может вести полноценную жизнь. Тем не менее, наблюдение у уролога после операции обязательно, чтобы вовремя выявить возможные осложнения.
Какие осложнения могут возникнуть после операции?
Несмотря на значительные успехи современной хирургии, риск осложнений остается небольшим:
· Уретрокожные фистулы — одно из наиболее распространенных осложнений, требующее повторной операции.
· Стриктуры уретры — сужение нового канала, которое может нарушать мочеиспускание.
· Рецидивирующее искривление — особенно характерно для проксимальных форм.
Однако использование современных техник, таких как метод TIP, двухэтапные методы с применением слизистой щеки, и высокая квалификация хирургов позволяют значительно снизить частоту этих осложнений.
Как гипоспадия повлияет на будущее моего ребенка?
Своевременное лечение гипоспадии позволяет большинству детей жить полноценной жизнью. Правильная анатомия и функция мочеполовой системы восстанавливаются в большинстве случаев. Однако важно учитывать не только физические аспекты, но и психологическое состояние ребенка. Подростки, которым не провели коррекцию вовремя, могут сталкиваться с низкой самооценкой или чувством стыда, связанным с внешним видом.
Ранняя операция и поддержка родителей играют ключевую роль в формировании здорового восприятия своего тела у ребенка. Родителям важно обсудить с врачом все аспекты лечения и реабилитации, чтобы избежать долгосрочных проблем.
Что делать, если у моего ребенка гипоспадия?
Если у вашего ребенка диагностирована гипоспадия, важно помнить, что это состояние поддается лечению. Своевременная диагностика, выбор квалифицированного хирурга и поддержка со стороны семьи помогут ребенку преодолеть все трудности, связанные с этой патологией. Современная медицина предлагает эффективные решения, позволяющие избежать осложнений и обеспечить нормальное развитие мочеполовой системы.
В «Центре Экстрофии и Урогенитальных Реконструкций» (ЦЭУР) НИИ НДХиТ накоплен огромный опыт лечения данной патологии у детей. Проводятся все виды реконструктивных вмешательств при данной патологии. Наблюдение, обследование и лечение от 1 месяца до 18 лет.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Искривление полового члена
Введение
Каждый родитель хочет, чтобы его ребёнок рос здоровым и уверенным в себе. Но существуют анатомические особенности, которые сложно заметить без осмотра специалиста, — например, врождённое искривление полового члена (ВИПЧ). Эта патология формируется ещё во внутриутробном периоде и может привести к функциональным, эстетическим и психологическим трудностям.
Чем раньше выявлена аномалия, тем выше эффективность лечения. В этой статье мы разберём, почему возникает искривление полового члена у детей, как оно проявляется и какие современные методы коррекции применяются.
Причины и механизмы развития
ВИПЧ возникает из-за нарушений формирования полового члена в эмбриональном периоде. Возможные причины включают:
· Асимметрию кавернозных тел — неравномерный рост левой и правой сторон пениса приводит к деформации.
· Фиброз белочной оболочки — плотные участки тянут ткани, вызывая искривление.
· Недостаточную длину уретры — уретра натягивает половой член и изменяет его форму.
· Гормональные сбои — дефицит андрогенов или нечувствительность к ним нарушает нормальное развитие.
Также играет роль наследственность: ВИПЧ чаще встречается у мальчиков с семейным анамнезом аномалий полового развития. Отдельно отмечаются случаи у детей, рождённых от матерей с осложнённой беременностью или воздействием вредных факторов (тератогенов).
Симптомы и жалобы
Проявления зависят от возраста ребёнка и выраженности искривления.
У младенцев:
· Деформация выявляется при осмотре врачом;
· Жалоб нет.
У подростков:
· Видимое искривление во время эрекции;
· Дискомфорт или боль при эрекции;
· Эмоциональные и социальные трудности (стыд, заниженная самооценка, тревожность);
· В тяжёлых случаях — нарушения мочеиспускания.
Диагностика
Обследование включает:
1. Анамнез — врач уточняет, с какого возраста замечено искривление, есть ли боль, нарушение мочеиспускания, семейный анамнез.
2. Физикальный осмотр — проводится визуальная оценка, определяется степень искривления, выявляются уплотнённые участки.
3. Инструментальные методы:
o УЗИ полового члена — показывает асимметрию кавернозных тел и участки фиброза;
o Кавернозография — применяется при выраженных формах;
o Фотографирование в состоянии искусственной эрекции — для объективной оценки угла искривления.
Важно исключить другие возможные причины (болезнь Пейрони, травмы, опухоли), а при сочетании с гипоспадией — провести диагностику уретры.
Методы лечения
Выбор тактики зависит от степени искривления, возраста ребёнка и наличия жалоб.
1. Наблюдение
· Подходит при незначительном искривлении;
· Проводится регулярный контроль у уролога.
2. Консервативное лечение
· Механические методики (например, вытяжение) и физиотерапия не доказали эффективность;
· Применяются редко.
3. Хирургическое лечение
Показано при:
· выраженной деформации;
· нарушении мочеиспускания;
· боли при эрекции;
· выраженном психологическом дискомфорте.
Основные методы:
|
Метод |
Суть |
Когда применяется |
|
Пликация |
Укорачивание длинной стороны полового члена |
При искривлении до 30° |
|
Экспанзионная пластика |
Удлинение укороченной стороны с использованием лоскутов или трансплантатов |
При тяжёлой деформации |
|
Реконструкция уретры |
Коррекция уретры |
При сочетании с гипоспадией или её стриктурами |
Современные методики позволяют добиться выпрямления пениса при сохранении чувствительности и функции. Риск осложнений минимален.
Психологическая поддержка
Подростки особенно чувствительны к изменениям тела и могут переживать из-за внешнего вида полового члена. Родителям важно:
· не игнорировать тревожные сигналы;
· говорить с ребёнком открыто, спокойно и без стыда;
· при необходимости — обратиться к детскому или подростковому психологу.
В рамках комплексного подхода психологическая поддержка помогает избежать тревожных расстройств и депрессии.
Прогноз и профилактика
Прогноз благоприятный. При своевременной диагностике и коррекции:
· нормализуется форма полового члена;
· сохраняется мочеиспускательная и сексуальная функция;
· исключаются психологические последствия.
Профилактика ВИПЧ связана с заботой о здоровье матери во время беременности:
· полноценное питание;
· избегание стрессов и вредных воздействий;
· контроль гормонального фона.
Часто задаваемые вопросы (FAQ)
Можно ли выпрямить член без операции?
— Только при лёгкой деформации. Эффективных неинвазивных методов выпрямления не существует.
Когда лучше делать операцию?
— Оптимально — в возрасте 1,5–5 лет. Но возможно лечение и у подростков.
Это одно и то же, что болезнь Пейрони?
— Нет. Болезнь Пейрони — это приобретённое искривление у взрослых. ВИПЧ — врождённое.
Будет ли ребёнок нормально мочиться и жить половой жизнью?
— Да. При грамотной коррекции функции мочеиспускания и эрекции сохраняются.
Можно ли лечить в подростковом возрасте?
— Да, особенно если раньше не проводилось вмешательство или выявлена новая деформация.
Где пройти лечение?
Центр Экстрофии и Урогенитальных Реконструкций (ЦЭУР) при НИИ НДХиТ обладает уникальным опытом лечения данной патологии. Мы проводим:
· диагностику и наблюдение с 1 месяца жизни;
· все виды реконструктивных вмешательств;
· психологическую и хирургическую помощь подросткам.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Гидронефроз
Гидронефроз у детей: нарушение проходимости пиелоуретерального сегмента
Гидронефроз у детей представляет собой распространенное урологическое заболевание, возникающее вследствие обструкции пиелоуретерального сегмента (ПУС), что препятствует нормальному оттоку мочи из почки в мочеточник. Данная патология является одной из главных причин обструктивной уропатии у детей и может приводить к необратимым изменениям почечной ткани. В статье рассматриваются актуальные вопросы патогенеза, клинической картины, диагностики и лечения гидронефроза у детей, вызванного нарушение проходимости пиелоуретерального сегмента. Также уделено внимание современным методам визуализации и хирургическим подходам.
Что такое гидронефроз у детей и почему он опасен?
Гидронефроз определяется как расширение чашечно-лоханочной системы почки вследствие нарушения оттока мочи. У детей это состояние чаще всего имеет врожденную природу и связано с обструкцией в зоне перехода лоханки в мочеточник. Сужение пиелоуретерального сегмента является ключевым фактором, вызывающим гидронефроз в подавляющем большинстве случаев.
Нарушение оттока мочи приводит к повышению внутрипочечного давления, что вызывает компрессию почечной паренхимы. Длительная обструкция провоцирует гибель функциональных нефронов, развитие интерстициального фиброза и необратимую потерю функции почки. Опасность заболевания заключается в возможности его бессимптомного течения на ранних стадиях, что затрудняет своевременную диагностику и лечение.
Почему сужение пиелоуретерального сегмента становится причиной гидронефроза?
Сужение ПУС, вызывающее гидронефроз, обусловлено рядом анатомических и функциональных факторов:
Врожденные анатомические аномалии
Частой причиной обструкции является дефект формирования фиброзной ткани в зоне ПУС. Это может быть связано с избыточным развитием соединительнотканных волокон, нарушением формирования мышечного слоя или неправильным расположением ПУС.
Васкулярная компрессия
Перекрещивающие мочеточник аномальные сосуды (аберрантные сосуды) оказывают давление на ПУС, препятствуя нормальному оттоку мочи. Эта причина встречается у 20–30% детей с гидронефрозом.
Функциональные нарушения
Нарушения иннервации мочеточника, дефекты гладкой мускулатуры и нарушение перистальтики также могут являться причиной обструкции.
Вторичные изменения
При длительном повышении внутрипочечного давления происходят компенсаторные изменения в структуре мочеточника, которые могут усугубить обструкцию.
Комбинация этих факторов приводит к прогрессирующему нарушению оттока мочи, что с течением времени становится причиной необратимых изменений в почке.
Как проявляется гидронефроз у детей?
Симптомы гидронефроза у детей зависят от степени обструкции, возраста и наличия осложнений.
Пренатальный период
Гидронефроз может быть выявлен еще до рождения ребенка при проведении ультразвукового исследования беременной. Основным признаком является увеличение размеров почечной лоханки, известное как пилоэктазия.
Ранний постнатальный период
У новорожденных и младенцев заболевание часто протекает бессимптомно. Однако в некоторых случаях можно заметить рвоту, отказ от кормления и медленный набор массы тела.
Симптомы у старших детей
У детей старшего возраста гидронефроз может проявляться болью в поясничной области, особенно после обильного питья или активной физической нагрузки. Нередко наблюдаются рецидивирующие инфекции мочевых путей, сопровождающиеся лихорадкой, дизурией и гематурией.
Осложнения
Если заболевание остается невыявленным, оно может привести к образованию конкрементов, хронической почечной инфекции, повышению артериального давления и развитию хронической почечной недостаточности.
Как диагностировать гидронефроз, вызванный сужением ПУС?
Диагностика гидронефроза основана на современных методах визуализации и лабораторных исследованиях:
Ультразвуковое исследование (УЗИ)
Этот метод является золотым стандартом. Он позволяет оценить степень расширения почечной лоханки, толщину паренхимы и наличие вторичных изменений.
Радионуклидная ренография
Используется для оценки функции почек и определения степени нарушения оттока мочи.
Магнитно-резонансная урография (МРУ)
МРУ дает возможность неинвазивно визуализировать анатомические аномалии и оценить компрессию со стороны сосудов.
Цистоуретрография
Этот метод важен для исключения пузырно-мочеточникового рефлюкса.
Компьютерная томография (КТ)
КТ может использоваться в сложных диагностических случаях для более точного определения анатомических изменений.
Лабораторные исследования
Общий анализ мочи и крови необходимы для исключения инфекции и оценки степени повреждения почек.
Какие методы лечения наиболее эффективны?
Лечение гидронефроза определяется степенью обструкции и состоянием функции почек:
Консервативное лечение
При легких формах, не сопровождающихся ухудшением функции почек, возможно динамическое наблюдение. Регулярные УЗИ позволяют контролировать состояние почек. В ЦЭУР наблюдение осуществляется по четкому протоколу с оценкой динамики расширения, паренхимы и функции.
Хирургическое лечение
Хирургическое вмешательство является основным методом лечения выраженного гидронефроза.
Пиелопластика
Наиболее распространенная операция, направленная на удаление суженного участка ПУС и восстановление нормального оттока мочи. В нашем Центре выполняется открытая и лапароскопическая пиелопластика в зависимости от возраста и анатомии пациента. Мы подбираем технику индивидуально, стремясь к наименьшей травматичности при максимальной эффективности.
Эндоскопическая хирургия
В отдельных случаях возможно выполнение минимально инвазивных эндоскопических процедур для устранения обструкции, однако этот подход применяется строго по показаниям.
Реабилитация
После операции проводится регулярное наблюдение, включающее контроль функции почек, УЗИ, лабораторные исследования и профилактику инфекций. Пациенты наблюдаются в ЦЭУР вплоть до завершения роста.
Консервативное лечение
При легких формах, не сопровождающихся ухудшением функции почек, возможно динамическое наблюдение. Регулярные УЗИ позволяют контролировать состояние почек.
Хирургическое лечение
Хирургическое вмешательство является основным методом лечения выраженного гидронефроза.
Пиелопластика
Наиболее распространенная операция, направленная на удаление суженного участка ПУС и восстановление нормального оттока мочи. Лапароскопические и робот-ассистированные методы обеспечивают минимальную травматичность и короткий период восстановления.
Эндоскопическая хирургия
В некоторых случаях возможно выполнение минимально инвазивных эндоскопических процедур для устранения обструкции.
Реабилитация
После операции необходимо регулярное наблюдение, включая контроль функции почек, УЗИ и профилактику инфекций.
Каков прогноз для детей с гидронефрозом?
Прогноз зависит от своевременности диагностики и лечения. При устранении обструкции на ранних стадиях функция почки сохраняется в большинстве случаев. Однако при длительно существующей обструкции возможно развитие необратимых изменений, таких как интерстициальный фиброз и почечная недостаточность.
Ранняя пренатальная диагностика играет ключевую роль в улучшении исходов, так как позволяет планировать своевременное лечение после рождения. Современные хирургические подходы обеспечивают высокий процент успеха и минимальный риск осложнений.
Какие выводы можно сделать?
Гидронефроз у детей, связанный с обструкцией пиелоуретерального сегмента, требует особого внимания со стороны медицинских специалистов. Своевременная диагностика и использование современных хирургических методов позволяют эффективно справляться с этим заболеванием, предотвращая его тяжелые последствия.
Ранняя пренатальная диагностика играет ключевую роль в улучшении исходов, так как позволяет планировать своевременное лечение после рождения. Современные визуализирующие и хирургические подходы обеспечивают высокий процент успеха и минимальный риск осложнений.
Ребёнок может быть направлен на консультацию в ЦЭУР при выявлении расширения лоханки на плановом УЗИ, при рецидивирующих инфекциях мочевых путей или при подозрении на сужение ПУС. Мы наблюдаем, обследуем и при необходимости оперируем пациентов от 1 месяца до 18 лет, используя индивидуальный подход к каждому клиническому случаю.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Крипторхизм
Крипторхизм у детей: современные аспекты диагностики и лечения
Крипторхизм, или неопущение яичка, является одной из наиболее распространенных врожденных аномалий развития мужской репродуктивной системы. Это состояние характеризуется отсутствием одного или обоих яичек в мошонке, что может привести к серьезным последствиям для репродуктивного здоровья и повышенному риску развития злокачественных новообразований в будущем. Частота крипторхизма составляет около 2–5% среди доношенных новорожденных и может достигать 30% у недоношенных детей[^1^]. В данной статье рассмотрены современные аспекты этиологии, патогенеза, диагностики, лечения и профилактики крипторхизма у детей.
Эмбриология и патогенез
Процесс миграции яичек из брюшной полости в мошонку является сложным и многоэтапным, регулируется гормональными, генетическими и механическими факторами. На ранних этапах эмбрионального развития яички расположены в забрюшинном пространстве рядом с почками. К 7–8 неделе гестации под влиянием анти-Мюллерова гормона и тестостерона начинается их нисходящая миграция[^2^]. К 28–35 неделе беременности яички должны опуститься в мошонку через паховый канал.
Нарушения в любом из этапов миграции могут привести к крипторхизму. Основные механизмы включают:
· Гормональные нарушения: недостаточная выработка тестостерона и других андрогенов, дисфункция гипоталамо-гипофизарно-гонадной оси.
· Генетические факторы: мутации в генах, ответственных за развитие половой системы (например, INSL3, LGR8).
· Анатомические препятствия: сращения, укорочение семенного канатика, отсутствие или аномалии габернакулюма.
Эпидемиология и факторы риска
Крипторхизм чаще встречается у недоношенных детей и детей с низкой массой тела при рождении. Другие факторы риска включают:
· Эндокринные дизрапторы: воздействие химических веществ, нарушающих гормональный баланс (например, пестициды, фталаты).
· Многоплодная беременность: конкуренция за питательные вещества и гормоны между плодами.
· Сахарный диабет и ожирение у матери: метаболические нарушения могут влиять на развитие плода.
· Курение и употребление алкоголя во время беременности: токсическое воздействие на плод.
Клиническая картина
Основным признаком крипторхизма является отсутствие одного или обоих яичек в мошонке при пальпации. В зависимости от локализации яичка различают:
· Паховый крипторхизм: яичко находится в паховом канале.
· Абдоминальный крипторхизм: яичко расположено в брюшной полости.
· Эктопия яичка: яичко находится вне нормального пути миграции (бедро, промежность, лобковая область).
Важно отличать крипторхизм от ретрактильного яичка, которое из-за повышенного кремастерного рефлекса может подниматься в паховый канал, но легко возвращается в мошонку без напряжения.
Индивидуальные особенности
Крипторхизм крайне специфичен с множеством индивидуальных различий . В первую очередь это касается размеров и степени недоразвития и аномальности яичка. Двусторонний крипторхизм обычно связан с недостаточным уровнем половых гормонов во внутриутробном периоде. Односторонний крипторхизм чаще обусловлен анатомическими препятствиями на пути следования яичка в мошонку из брюшной полости.
Диагностика
Ранняя диагностика крипторхизма имеет решающее значение для своевременного начала лечения. Диагностический алгоритм включает:
1. Физикальный осмотр: пальпация мошонки и паховых областей. Оценка размера, консистенции и симметричности яичек.
2. Инструментальные методы исследования:
-
Ультразвуковое исследование (УЗИ): позволяет определить локализацию яичка, особенно эффективно при паховом расположении.
-
Магнитно-резонансная томография (МРТ): применяется для более точной визуализации, особенно при абдоминальном крипторхизме.
-
Диагностическая лапароскопия: считается "золотым стандартом" при непальпируемых яичках, позволяет одновременно провести диагностику и хирургическое лечение.
3. Лабораторные исследования:
-
Гормональные тесты: оценка уровней ЛГ, ФСГ, тестостерона может быть полезна при подозрении на гормональные нарушения.
-
Генетическое тестирование: при двустороннем крипторхизме и наличии других аномалий развития.
Осложнения крипторхизма
· Бесплодие: неопущенные яички подвергаются воздействию более высокой температуры, что негативно влияет на сперматогенез. При двустороннем крипторхизме риск бесплодия значительно повышается.
· Злокачественные опухоли яичка: риск развития рака яичка у пациентов с крипторхизмом в 4–8 раз выше, чем в общей популяции[^3^]. Наибольший риск отмечается при абдоминальном расположении яичка и поздней коррекции.
· Паховые грыжи: часто сопутствуют крипторхизму из-за незаращения влагалищного отростка брюшины.
· Перекрут яичка: повышенная подвижность яичка увеличивает риск его перекрута, что может привести к некрозу ткани.
· Психосоциальные проблемы: дети могут испытывать психологический дискомфорт из-за аномалий гениталий, что влияет на самооценку и социальную адаптацию.
Лечение
Хирургическое лечение
· Орхидопексия (орхиопексия): основная операция, направленная на перемещение яичка в мошонку и его фиксацию. Оптимальный возраст для проведения операции — от 6 до 12 месяцев. Ранняя коррекция улучшает показатели фертильности и снижает риск злокачественной трансформации[^4^].
· Лапароскопическая орхидопексия: предпочтительный метод при абдоминальном крипторхизме. Обеспечивает меньшую травматичность и более быстрое восстановление.
· Фаулеров-Стефенса операция: применяется при высоком расположении яичка, требует перевязки сосудов яичка с целью удлинения семенного канатика.
·В «Специалистами Центра Экстрофии и Урогенитальных Реконструкций» (ЦЭУР) накоплен крупнейший в России опыт выполнения операции Фаулера–Стефенса при абдоминальном крипторхизме.
Методика применяется в РФ с 2001 года, и в настоящее время многие пациенты уже достигли взрослого возраста.
·Получены уникальные отдалённые результаты, включая оценку фертильности по данным спермограммы. Установлено, что при технически безупречно выполненной операции и умеренной гипотрофии яичка достигается высокий шанс сохранения функции.
· Операция выполняется в два этапа:
– на первом этапе (лапароскопическом) производится перевязка сосудов яичка для стимуляции развития коллатералей;
– второй этап — через 6–12 месяцев — выполняется открытым доступом, с перемещением яичка в мошонку.
· Такой подход позволяет безопасно и эффективно переместить даже высоко расположенное яичко при минимальных рисках.
Гормональная терапия
· Хорионический гонадотропин человека (ХГЧ): стимулирует выработку тестостерона, что может способствовать опусканию яичка. Однако эффективность составляет около 20% и чаще при двухстороннес крипторхизме.
· Гонадотропин-рилизинг гормон (ГнРГ) или его аналоги: могут использоваться в комбинации с ХГЧ, но общая эффективность гормональной терапии остается низкой.
Гормональная терапия целесообразна в качестве предоперационной подготовки особенно при гипотрофии (уменьшении размеров) яичка, но не заменяет хирургического лечения.
Послеоперационное наблюдение
· Регулярные осмотры: контроль положения, размера и консистенции яичка. Первый осмотр проводится через 1 месяц после операции, затем каждые 6 месяцев в течение первых двух лет.
· Оценка фертильности: при достижении пубертатного возраста рекомендуется оценка спермограммы и гормонального профиля.
· Онкологический мониторинг: самообследование яичек и регулярные визиты к урологу для раннего выявления возможных неоплазий.
Профилактика и рекомендации для родителей
· Информирование родителей: о важности своевременного обращения к специалистам и необходимости раннего лечения.
· Образ жизни матери во время беременности: отказ от курения, алкоголя, избегание воздействия токсических веществ.
· Генетическое консультирование: при наличии семейного анамнеза крипторхизма или других генетических аномалий.
Новейшие исследования и перспективы
Современные исследования направлены на изучение генетических и молекулярных механизмов крипторхизма. Идентификация новых генов и факторов, влияющих на миграцию яичка, может привести к разработке более эффективных методов профилактики и лечения.
Также рассматриваются возможности клеточной терапии и использования стволовых клеток для восстановления функции яичка. Улучшение методов диагностики, включая использование новых маркеров и технологий визуализации, позволит повысить эффективность лечения.
Заключение
Крипторхизм является серьезным заболеванием, требующим комплексного и своевременного подхода к диагностике и лечению. Ранняя хирургическая коррекция в возрасте до 1 года является оптимальной стратегией для снижения риска бесплодия и развития злокачественных опухолей. Сотрудничество между педиатрами, урологами, эндокринологами и родителями играет ключевую роль в обеспечении благоприятного прогноза и сохранении репродуктивного здоровья ребенка.
В «Центре Экстрофии и Урогенитальных Реконструкций» (ЦЭУР) НИИ НДХиТ накоплен огромный опыт лечения данной патологии у детей. Проводятся все виды реконструктивных вмешательств при данной патологии. Наблюдение, обследование и лечение от 1 месяца до 18 лет.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Мегауретер
Мегауретер у детей — диагностика, наблюдение и современные методы лечения
Введение
Мегауретер — это расширение мочеточника, обусловленное нарушением оттока мочи. Патология может быть как изолированной, так и сочетаться с другими аномалиями мочевыводящих путей. Своевременное выявление и правильная тактика позволяют сохранить функцию почек и избежать хронической недостаточности.
Разнообразие форм и течение заболевания
Существует более 30 вариантов мегауретера. Клиническое течение варьирует в зависимости от анатомических особенностей и функции мочевого пузыря.
По данным наблюдений:
- У 1/3 детей происходит спонтанное улучшение оттока мочи и уменьшение расширения;
- У 1/3 пациентов состояние остаётся стабильным без прогрессирования;
- У оставшейся 1/3 заболевание прогрессирует и требует хирургического лечения.
Особую группу составляют дети с мегауретером единственной функционирующей почки или двусторонним поражением с нарушением фильтрации и признаками почечной недостаточности.
Классификация
- Обструктивный;
- Рефлюксный;
- Обструктивно-рефлюксный;
- Необструктивный, не рефлюксный (идиопатический).
Диагностика
- Ультразвуковое исследование (УЗИ);
- Микционная цистоуретрография (МЦУГ);
- Сцинтиграфия (DMSA, MAG3);
- Уродинамика (при подозрении на дисфункцию пузыря);
- Цистоскопия (при необходимости).
Тактика наблюдения и лечения
Выбор тактики зависит от степени расширения, функции почки и наличия симптомов. Наблюдение возможно при стабильной функции и отсутствии инфекций. Показаниями к хирургии являются:
- Прогрессирующее расширение;
- Ухудшение функции по сцинтиграфии;
- Рецидивирующие инфекции;
- Наличие симптомов и нарушений мочеиспускания.
Клинические ситуации и подходы
|
Клиническая ситуация |
Тактика |
Прогноз |
|
Мегауретер у новорождённого, функция сохранена |
Наблюдение, УЗИ, антибиотикопрофилактика |
Часто наступает регресс |
|
Рефлюксный мегауретер I–II степени |
Динамическое наблюдение |
Вероятна спонтанная нормализация |
|
Обструктивный мегауретер с инфекциями |
Хирургическое вмешательство |
Высокий шанс стабилизации функции |
|
Двусторонний мегауретер + снижение функции |
Комбинированный подход, возможно стомирование |
Требует постоянного наблюдения |
Методы хирургического лечения
- Эндоскопическая баллонная дилатация (в отдельных случаях);
- Резекция стриктурного участка с антирефлюксным уретероцистоанастомозом;
- Лапароскопическая или открытая реконструкция;
- Кишечная пластика при дефиците мочеточника у ранее неудачно оперированных пациентов
- Создание стом (нефростома, безкатетерная уростома) — при тяжёлых формах и почечной недостаточности.
Опыт ЦЭУР
Особенностью Центра Экстрофии и Урогенитальных Реконструкций является комплексная диагностика самых сложных форм мегауретера, включая сочетание с нейрогенным мочевым пузырём и нарушениями мочеиспускания. Команда специалистов выполняет весь спектр операций — от щадящих эндоскопических вмешательств до сложных открытых реконструкций и наложения безкатетерных стом. Мы сопровождаем пациентов до полного выздоровления и восстановления функции.
Часто задаваемые вопросы (FAQ)
Пройдёт ли мегауретер сам?
— Часто да, особенно при лёгкой форме у младенцев.
Когда нужна операция?
— При ухудшении функции почек, инфекциях, выраженном расширении.
Какие операции делаются?
— От лапароскопических уретеронейцистостомий до наложения стом при тяжёлых формах.
Можно ли вылечиться полностью?
— Да, при правильной тактике большинство детей достигают выздоровления.
Что делать если ребенку проведена неудачная операция по поводу мегауретера?
Обязательно приезжайте на консультацию и свяжитесь с нами для онлайн оценки. Такие ситуации требуют серьезного разбора и всегда нужно «второе мнение» а может и третье, чтобы понять сложность проблемы и прогноз. Сохранить почки – главная задача!
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Мультикистоз
Мультикистоз почек у детей: современные подходы к диагностике и лечению
Введение
Мультикистоз почки у детей представляет собой редкую врожденную аномалию развития мочевой системы, при которой нормальная почечная паренхима заменяется множественными кистами различного размера и формы. Эта патология является одной из наиболее частых причин нефункционирующей почки у новорожденных и детей младшего возраста. В связи с возможностью развития серьезных осложнений, таких как артериальная гипертензия и инфекция мочевых путей, мультикистоз требует особого внимания со стороны педиатров и урологов.
Эпидемиология
Частота возникновения мультикистоза почки оценивается как 1 случай на 4300–7000 новорожденных. Заболевание чаще диагностируется у мальчиков, соотношение полов составляет примерно 2:1. Одностороннее поражение встречается в подавляющем большинстве случаев, при этом левая почка страдает несколько чаще, чем правая. Двусторонний мультикистоз является крайне редким и обычно несовместим с жизнью из-за отсутствия функциональной почечной ткани.
Этиология и патогенез
Мультикистоз развивается вследствие нарушения нормального эмбриогенеза мочевой системы на ранних стадиях гестации, примерно на 4–6 неделе внутриутробного развития. Ключевым патогенетическим механизмом является нарушение индуктивного взаимодействия между метанефрогенной бластемой и зачатком мочеточника. Это приводит к аномальному формированию нефронов и собирательных трубочек, что в итоге вызывает образование множественных кистозных структур. Генетические факторы и воздействие тератогенных агентов также рассматриваются как возможные причины развития патологии.
Клинические проявления
Большинство случаев мультикистоза почки у детей выявляется пренатально при плановом ультразвуковом исследовании беременных. После рождения клиническая картина может быть вариабельной:
· Бессимптомное течение: при одностороннем поражении и нормальной функции контралатеральной почки симптомы могут отсутствовать.
· Пальпируемое образование: увеличение пораженной почки может приводить к появлению объемного образования в брюшной полости, заметного при пальпации.
· Боли в животе или пояснице: связаны с растяжением капсулы почки или давлением на соседние органы.
· Артериальная гипертензия: возникает вследствие активации ренин-ангиотензин-альдостероновой системы.
· Инфекции мочевых путей: обусловлены нарушением оттока мочи и застоем в мочевыводящих путях.
· Гематурия: кровь в моче может появляться при разрыве кист или присоединении инфекции.
Диагностика
Ранняя и точная диагностика мультикистоза почки имеет решающее значение для выбора оптимальной тактики лечения. Основные методы диагностики включают:
· Ультразвуковое исследование (УЗИ): является "золотым стандартом" и позволяет визуализировать множественные анэхогенные кисты, отсутствие нормальной почечной ткани и оценить состояние контралатеральной почки.
· Магнитно-резонансная томография (МРТ): предоставляет детальную информацию о структуре почки без использования ионизирующего излучения, что особенно важно для детей.
· Компьютерная томография (КТ): используется реже из-за радиационной нагрузки, но может быть полезна в сложных диагностических случаях.
· Радионуклидные исследования: динамическая нефросцинтиграфия позволяет оценить функциональную активность почек.
· Допплерография: помогает оценить сосудистый кровоток и исключить сопутствующие сосудистые аномалии.
Дифференциальная диагностика
Важно отличать мультикистоз от других кистозных поражений почек:
· Поликистоз почек: наследственное заболевание, характеризующееся кистозным поражением обеих почек с сохранением части функционирующей паренхимы.
· Обструктивный гидронефроз: расширение почечной лоханки и чашечек вследствие обструкции мочевых путей.
· Синдром Меккеля-Грубера: редкий генетический синдром с мультикистозом почек, энцефалоцеле и полидактилией.
· Кистозная нефрома: доброкачественная опухоль почки, состоящая из кистозных и солидных компонентов.
Осложнения
Мультикистоз почки может приводить к ряду серьезных осложнений:
· Артериальная гипертензия: возникает у 10–20% пациентов и требует медикаментозной коррекции.
· Инфекции мочевых путей: повышенный риск из-за застоя мочи и наличия кист.
· Малигнизация: крайне редкое, но возможное осложнение, связанное с развитием нефробластомы.
· Разрыв кист: может привести к внутреннему кровотечению и острой боли.
Лечение
Тактика лечения мультикистоза почки зависит от индивидуальных особенностей пациента:
· Консервативное наблюдение: при отсутствии симптомов и осложнений проводится динамическое наблюдение с регулярным мониторингом состояния почек.
· Медикаментозная терапия: назначается при наличии артериальной гипертензии или инфекций мочевых путей.
· Хирургическое лечение:
o Нефрэктомия: удаление нефункционирующей почки показано при наличии симптомов, осложнений или риске малигнизации.
o Лапароскопическая нефрэктомия: предпочтительный метод из-за меньшей травматичности и быстрого восстановления.
o Сохранение почки: рассматривается в редких случаях при наличии остаточной функциональной ткани.
Прогноз
Прогноз для детей с мультикистозом почки в целом благоприятный при условии нормального функционирования контралатеральной почки. Риск развития хронической почечной недостаточности низкий, но требует постоянного наблюдения. Качество жизни пациентов обычно не страдает, и они могут вести активный образ жизни.
Последующее наблюдение
Длительный мониторинг необходим для своевременного выявления возможных осложнений:
· Регулярные УЗИ почек: для оценки динамики состояния.
· Контроль артериального давления: для раннего выявления гипертензии.
· Лабораторные исследования: анализы крови и мочи для оценки функции почек.
· Консультации специалистов: периодические осмотры у нефролога и уролога.
Профилактика
Специфической профилактики мультикистоза почки не существует. Однако пренатальное консультирование и генетическое тестирование могут быть рекомендованы семьям с отягощенным анамнезом. Будущим родителям рекомендуется избегать воздействия тератогенных факторов во время беременности.
Заключение
Мультикистоз почки у детей — сложная врожденная патология, требующая внимательного подхода к диагностике, лечению и длительному наблюдению. Междисциплинарный подход с участием педиатров, урологов, нефрологов и радиологов является ключевым для обеспечения оптимального ухода за пациентом. Ранняя диагностика и индивидуализированная тактика ведения позволяют минимизировать риск осложнений и обеспечить высокое качество жизни для детей с этим заболеванием.
В «Центре Экстрофии и Урогенитальных Реконструкций» (ЦЭУР) НИИ НДХиТ накоплен огромный опыт лечения данной патологии у детей. Проводятся все виды реконструктивных вмешательств при данной патологии. Наблюдение, обследование и лечение от 1 месяца до 18 лет.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Пузырно-мочеточниковый рефлюкс
Пузырно-мочеточниковый рефлюкс у детей — симптомы, диагностика и современное лечение
Введение
Пузырно-мочеточниковый рефлюкс (ПМР) — это ретроградный ток мочи из мочевого пузыря в мочеточники и почки. Он является одной из наиболее частых причин инфекций мочевых путей у детей и может привести к рубцеванию почек, гипертензии и почечной недостаточности. Своевременная диагностика и индивидуальный подход к лечению позволяют предотвратить осложнения и сохранить функцию почек.
Причины и механизмы развития
Основной механизм — нарушение клапанного аппарата в месте впадения мочеточника в мочевой пузырь. Различают первичный ПМР (врождённый дефект подслизистого туннеля) и вторичный ПМР (на фоне обструкции, нейрогенного пузыря и т.п.).
Симптомы
- Частые инфекции мочевых путей;
- Лихорадка без очага и симптомов ОРВИ;
- Дизурия, энурез, боли в животе или пояснице;
- Протеинурия, гипертензия (при хроническом течении);
- Асимптомное течение — до 30% случаев.
Диагностика
- Общий анализ и посев мочи;
- Микционная цистоуретрография (МЦУГ) — золотой стандарт;
- Сцинтиграфия с DMSA — для оценки функции почек и рубцов;
- УЗИ — визуализация дилатации и аномалий;
- Радиоизотопная цистография — для динамики.
Классификация по степени (по МЦУГ)
- I — рефлюкс только в нижний отдел мочеточника;
- II — до почек, без расширения;
- III — умеренная дилатация;
- IV — выраженная дилатация, деформация чашек;
- V — массивная дилатация, истончение паренхимы.
Когда требуется лечение?
- ПМР II–III степени при рецидивирующих ИМП;
- ПМР IV–V степени;
- Рубцы по DMSA;
- Прогрессирующее ухудшение функции почек;
- Отсутствие эффекта от наблюдения.
Подходы к лечению ПМР
|
Метод |
Показания |
Плюсы |
Минусы |
|
Антибиотикопрофилактика |
I–II степень, без рубцов в почках |
Неинвазивно |
Не всегда эффективно, риск резистентности флоры к антибиотикам |
|
Эндоскопическая коррекция (DAM+, Urodex, Vantris) |
I–V степень, индивидуально При отсутствии стеноза устья мочеточника |
Минимально инвазивно, быстрое восстановление |
Необходим индивидуальный подбор препарата, иногда возможен рецидив |
|
Открытая/лапароскопическая реимплантация |
IV–V степень, рубцы, неэффективность других методов |
Радикальное устранение ПМР В 80-85% случаев |
Инвазивность, стационар |
Индивидуальный подход к выбору метода
В Центре Экстрофии и Урогенитальных Реконструкций (ЦЭУР) лечение ПМР проводится строго с учётом особенностей ребёнка: возраста, степени рефлюкса, функции почек и частоты инфекций. У специалистов Центра самый большой успешный опыт эндоскопического лечения ПМР в РФ и Европе. При выборе метода коррекции важно учитывать не только степень, но и динамику заболевания, анатомию соединения, а также соответствие тканей и выбранного препарата. Используемые гели (DAM+, Urodex, Vantris) подбираются строго индивидуально. Такой подход позволяет достичь максимальной эффективности – более 90% и снизить риск осложнений.
Часто задаваемые вопросы (FAQ)
Можно ли вырасти из ПМР?
— В ряде случаев I–II степени исчезают с возрастом. Но требуется наблюдение.
Когда точно нужно оперировать?
— При рецидивах, рубцах, падении функции почки, ПМР IV–V степени.
Что безопаснее — эндоскопия или операция?
— Эндоскопия менее травматична, но не всегда показана. Выбор метода — строго индивидуален.
Может ли ПМР вернуться после лечения?
— Да, особенно при неправильной тактике или выборе неподходящего материала.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Скрытый половой член
Что такое скрытый половой член?
Скрытый половой член — это врождённая или приобретённая аномалия, при которой половой член нормального размера прикрыт окружающими тканями (подкожной клетчаткой, кожей или фиброзными структурами), и кажется укороченным или отсутствующим.
Почему развивается скрытый половой член?
Основные причины:
- избыток подкожной жировой ткани;
- неправильное прикрепление кожи и фасций;
- недостаточная фиксация основания члена к лобковой кости;
- аномалии развития кожных покровов и связок;
- послеоперационные изменения (например, после обрезания).
Какие симптомы или признаки настораживают?
Визуальное отсутствие полового члена, трудности с мочеиспусканием, кожные воспаления вокруг крайней плоти, психологический дискомфорт ребёнка, неправильная эрекция или искривление полового члена.
Может ли скрытый половой член «перерасти» без лечения?
Нет. В большинстве случаев с возрастом проблема усугубляется из-за увеличения массы тела, развития фиброза и формирования неправильных связок. Самостоятельное «вытягивание» члена крайне маловероятно.
Как проводится диагностика?
Осмотр детским урологом или хирургом; оценка строения полового члена и окружающих тканей; исключение других аномалий развития (например, микропении или гипоспадии).
Когда нужно обращаться за лечением?
Как можно раньше после постановки диагноза. Оптимальный возраст для хирургической коррекции — от 1 года до 6–7 лет.
Как лечится скрытый половой член?
Основной метод — пластическая операция: освобождение полового члена от окружающих тканей, укрепление его основания, перераспределение или формирование кожных покровов, иногда — липоформирование. В Центре Экстрофии и Урогенитальных Реконструкций применяются авторские методики, позволяющие добиться стабильного результата.
Чем отличается лечение в вашем Центре?
Используются собственные разработанные методики, минимальная травматизация тканей, точное анатомическое восстановление, психологическая поддержка ребёнка и семьи. Успешный результат достигается в 96% случаев.
Как проходит реабилитация после операции?
Катетеризация мочевого пузыря на 1–3 дня (по показаниям), ограничение физической активности на 2–4 недели, уход за операционной зоной, контрольные осмотры через 1, 6 и 12 месяцев.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Гинекомастия
Гинекомастия у детей: причины, диагностика и современные подходы к лечению
Введение
Гинекомастия у детей — это патологическое состояние, характеризующееся увеличением грудных желез у мальчиков вследствие разрастания железистой ткани. Это явление может стать источником значительного психологического дискомфорта и влиять на качество жизни ребенка. Важно своевременно выявить и правильно лечить гинекомастию, чтобы предотвратить возможные осложнения. В данной статье рассмотрены причины, клинические проявления, методы диагностики и современные подходы к лечению гинекомастии у детей.
Этиология и патогенез
Гинекомастия развивается в результате дисбаланса между эстрогенами и андрогенами в организме, что приводит к пролиферации железистой ткани молочных желез. У детей выделяют следующие основные причины гинекомастии:
· Физиологическая гинекомастия:
Неонатальная: наблюдается у новорожденных из-за воздействия материнских эстрогенов, проникающих через плаценту.
Пубертатная: возникает у подростков в период полового созревания вследствие временного гормонального дисбаланса.
· Патологическая гинекомастия:
Эндокринные нарушения:
Гипогонадизм (например, синдром Клайнфельтера)
Гипертиреоз
Гиперпролактинемия
Системные заболевания:
Хроническая почечная недостаточность
Заболевания печени (цирроз, гепатиты)
Медикаменты и вещества:
Прием некоторых лекарств (анаболические стероиды, антидепрессанты, антиандрогены)
Употребление наркотических веществ (марихуана)
Опухоли:
Гормонопродуцирующие опухоли яичек, надпочечников или гипофиза
Клинические проявления
Гинекомастия проявляется увеличением одной или обеих молочных желез, которое может быть симметричным или асимметричным. Возможны следующие симптомы:
· Уплотнение под ареолой: плотная, эластичная ткань диаметром от 0,5 до 4 см.
· Болезненность или повышенная чувствительность: особенно при пальпации или физической активности.
· Психологический дискомфорт: стеснение, снижение самооценки, избегание социальных контактов.
Диагностика
1. Сбор анамнеза и физикальное обследование
· Определение времени появления симптомов, их прогрессирования и возможных провоцирующих факторов.
· Оценка приема лекарственных препаратов и наличия сопутствующих заболеваний.
· Физикальное обследование для оценки размера, консистенции и чувствительности молочных желез.
2. Лабораторные исследования
· Гормональный профиль:
Уровни тестостерона, эстрадиола, пролактина, ЛГ, ФСГ, ТТГ и тиреоидных гормонов.
· Биохимический анализ крови:
Функциональные показатели печени и почек.
· Анализ на онкомаркеры: при подозрении на опухоли.
3. Инструментальные методы
· Ультразвуковое исследование молочных желез: для оценки характера ткани и исключения новообразований.
· УЗИ органов мошонки: для выявления возможных опухолей яичек.
· МРТ или КТ: при подозрении на опухоли гипофиза или надпочечников.
Дифференциальная диагностика
Важно отличать гинекомастию от других состояний:
· Псевдогинекомастия (липомастия): увеличение груди за счет избыточной жировой ткани, часто связанное с ожирением.
· Мастит: воспаление молочной железы, сопровождающееся болью и покраснением.
· Опухоли молочных желез: редкое явление у детей, но требует исключения.
Лечение
1. Наблюдение
· Физиологическая гинекомастия у новорожденных и подростков часто разрешается самостоятельно в течение 6–24 месяцев.
· Регулярное наблюдение у врача без активного вмешательства рекомендуется при отсутствии признаков патологического процесса.
2. Медикаментозная терапия
· Антиэстрогены:
Тамоксифен или Кломифен цитрат: снижают воздействие эстрогенов на ткань молочной железы.
· Ингибиторы ароматазы:
Анастрозол или Летрозол: уменьшают синтез эстрогенов из андрогенов.
· Медикаментозная терапия показана при выраженной гинекомастии, вызывающей дискомфорт, и при отсутствии регресса в течение 6 месяцев.
3. Хирургическое лечение
· Редукционная маммопластика:
Показана при сохраняющейся гинекомастии более 12–24 месяцев, значительном увеличении молочных желез или выраженном психологическом дискомфорте.
Операция направлена на удаление избыточной железистой и жировой ткани с восстановлением нормального контура грудной клетки.
· Минимально инвазивные техники:
Липосакция в сочетании с удалением железистой ткани через небольшие разрезы.
Прогноз и профилактика
· Прогноз: в большинстве случаев благоприятный при своевременной диагностике и адекватном лечении.
· Профилактика:
Избегание приема препаратов, способных вызывать гинекомастию, без медицинских показаний.
Раннее выявление и лечение эндокринных и системных заболеваний.
Образование родителей и подростков о возможных рисках использования анаболических стероидов и наркотических веществ.
Психологическая поддержка
· Важно обеспечить психологическую поддержку ребенку, страдающему гинекомастией, включая консультации психолога или психотерапевта при необходимости.
· Поддержка семьи играет ключевую роль в преодолении эмоциональных трудностей, связанных с этим состоянием.
Заключение
Гинекомастия у детей требует внимательного и комплексного подхода к диагностике и лечению. Сотрудничество между урологами, эндокринологами, педиатрами и психологами обеспечивает оптимальный уход за пациентом. Раннее обращение к специалистам и информирование о природе заболевания способствуют благоприятному исходу и улучшению качества жизни ребенка.
В «Центре Экстрофии и Урогенитальных Реконструкций» (ЦЭУР) НИИ НДХиТ накоплен огромный опыт лечения данной патологии у детей. Проводятся все виды реконструктивных вмешательств при данной патологии. Наблюдение, обследование и лечение от 1 месяца до 18 лет.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Кисты почек
Простые кисты почек у детей: этиология, клиническая картина, диагностика и подходы к лечению
Этиология и патогенез
Простые кисты почек у детей в основном имеют врожденное происхождение и формируются вследствие нарушений в эмбриогенезе почек. Этиология патологии может быть связана с:
· Нарушением формирования и резорбции первичной мочи.
· Генетическими изменениями, в частности, в рамках наследственных синдромов (например, синдрома фон Гиппеля-Линдау, туберозного склероза).
· Перенесенными инфекциями или травмами в пренатальный и ранний постнатальный периоды.
Патогенез кист связан с дисфункцией системы канальцев, что приводит к задержке жидкости в замкнутых пространствах и формированию кистовидных структур. Различают одиночные и множественные кисты; последние чаще всего встречаются при наследственных заболеваниях.
Клиническая картина
У большинства детей простые кисты остаются бессимптомными. Их выявляют случайно во время ультразвукового исследования (УЗИ), проводимого по другим показаниям. Симптоматика может проявляться при значительном размере кист или при их осложнении. Основные клинические проявления:
1. Болевой синдром: Тупая боль в поясничной области, иногда связанная с физической активностью.
2. Гематурия: Наличие крови в моче может быть вызвано разрывом мелких сосудов вокруг кисты.
3. Гипертензия: Обусловлена ишемией почечной ткани из-за компрессии сосудов крупной кистой.
4. Рецидивирующие инфекции мочевыводящих путей: Связаны с нарушением оттока мочи.
Редкие случаи включают острый разрыв кист, что приводит к острой боли и появлению симптомов внутрибрюшного кровотечения.
Диагностика
Диагностика простых кист почек основывается на современных методах визуализации, обеспечивающих высокую точность и безопасность.
· УЗИ почек – основной метод, который позволяет оценить структуру кисты, толщину ее стенок, наличие септ и васкуляризации. Признаки простой кисты на УЗИ включают:
-
Анехогенное содержимое.
-
Тонкая гладкая стенка.
-
Усиление заднего эхосигнала.
· Компьютерная томография (КТ): Используется для уточнения характера кист и выявления осложнений, таких как кальцификация или кровоизлияние.
· Магнитно-резонансная томография (МРТ): Применяется при подозрении на множественные поражения или при наследственных патологиях.
Дополнительно назначают лабораторные исследования, включая общий анализ мочи, биохимические параметры функции почек (креатинин, мочевину) и оценку уровня артериального давления.
Дифференциальная диагностика
Простые кисты следует отличать от других патологий:
· Мультикистозной дисплазии.
· Поликистозной болезни почек.
· Злокачественных новообразований.
· Абсцессов или гематом почки.
Лечение
Выбор метода лечения зависит от размеров, клинической симптоматики и риска осложнений. Большинство простых кист почек у детей не требуют лечения и лишь наблюдаются. Однако активное вмешательство показано в следующих ситуациях:
1. Крупные размеры кисты (>5 см), вызывающие компрессию тканей или органов.
2. Болевой синдром: Постоянная или нарастающая боль.
3. Рецидивирующие инфекции мочевыводящих путей.
4. Подозрение на злокачественное перерождение.
Методы лечения:
· Наблюдение: При бессимптомном течении кисты рекомендуется регулярный контроль (каждые 6–12 месяцев).
· Пункционная аспирация и склерозирование: Под контролем УЗИ содержимое кисты удаляется, а затем вводится склерозант (чаще всего этанол), что предотвращает рецидив.
· Лапароскопическая резекция: Применяется для удаления крупных кист, вызывающих симптомы, с минимальным травматизмом.
· Открытая хирургия: Редко используется, преимущественно при подозрении на опухоль.
Осложнения
Хотя простые кисты являются доброкачественными образованиями, их осложнения могут существенно повлиять на здоровье ребенка. Среди наиболее частых осложнений:
· Кровоизлияние в полость кисты: Сопровождается сильной болью и гематурией.
· Разрыв кисты: Редкое состояние, требующее неотложной помощи.
· Инфицирование кисты: Проявляется лихорадкой, болью и признаками интоксикации.
· Гипертензия: Может стать постоянной при сдавлении сосудов почки.
Прогноз и долгосрочное наблюдение
Прогноз у детей с простыми кистами почек, как правило, благоприятный. При отсутствии осложнений и стабильных размерах кисты вмешательство не требуется. Рекомендовано наблюдение с периодическим УЗИ для оценки динамики. Важно учитывать наличие наследственных факторов, так как такие дети требуют более тщательного мониторинга.
Заключение
Простые кисты почек у детей – редкая, но важная патология, требующая раннего выявления и тщательной дифференциальной диагностики. Правильный подход к ведению пациентов обеспечивает минимальный риск осложнений и сохранение почечной функции. Регулярное наблюдение и индивидуализация лечебных мероприятий являются ключом к успешному ведению таких пациентов.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Кисты яичников
Кисты яичников у детей: современные подходы к диагностике и лечению
Кисты яичников у детей являются относительно редкой, но клинически значимой патологией, которая может привести к серьезным осложнениям при отсутствии своевременной диагностики и лечения. Несмотря на то, что кисты яичников чаще встречаются у женщин репродуктивного возраста, они также могут возникать у новорожденных, детей и подростков. В данной статье рассмотрены этиология, клинические проявления, методы диагностики и современные подходы к лечению кист яичников у детей.
Этиология и патогенез
Кисты яичников у детей обычно бывают функциональными или физиологическими, возникающими в результате нормальной гормональной активности. У новорожденных и младенцев кисты могут образовываться из-за воздействия материнских гормонов (эстрогенов) через плаценту. У подростков гормональные колебания в период полового созревания могут способствовать развитию функциональных кист.
Другие причины включают:
Фолликулярные кисты: возникают из-за неполного разрыва фолликула и продолжающегося роста.
Кисты желтого тела: образуются после овуляции при накоплении жидкости в желтом теле.
Тератомы (дермоидные кисты): доброкачественные опухоли, содержащие различные типы тканей (волосы, кожу, зубы).
Клинические проявления
Большинство кист яичников у детей протекает бессимптомно и обнаруживается случайно при ультразвуковом исследовании по другим показаниям. Однако возможны следующие симптомы:
Боль внизу живота: острая или тупая, постоянная или периодическая.
Увеличение объема живота: при крупных кистах.
Нарушения мочеиспускания или дефекации: при сдавлении мочевого пузыря или кишечника.
Тошнота и рвота: особенно при перекруте кисты.
Осложнения
Перекрут яичника: наиболее серьезное осложнение, при котором яичник вращается вокруг своей оси, вызывая нарушение кровоснабжения и возможный некроз тканей.
Разрыв кисты: приводит к острой боли и внутреннему кровотечению.
Инфицирование кисты: может привести к абсцессу и системной инфекции.
Диагностика
Ультразвуковое исследование (УЗИ): основной метод диагностики, позволяющий определить размер, структуру и содержимое кисты.
Допплеровское исследование: оценивает кровоток в яичнике и помогает выявить перекрут.
Компьютерная томография (КТ) или магнитно-резонансная томография (МРТ): используются при сложных случаях для уточнения характера образования.
Лабораторные исследования: уровень гормонов, маркеры опухолей (например, альфа-фетопротеин, бета-ХГЧ) при подозрении на опухоль.
Лечение
Консервативное наблюдение
Маленькие функциональные кисты (<5 см) часто разрешаются самостоятельно в течение нескольких месяцев.
Регулярное ультразвуковое наблюдение каждые 4–6 недель для оценки динамики кисты.
Хирургическое лечение
Показания к операции:
Размер кисты более 5 см.
Персистенция кисты более 3 месяцев.
Симптомы перекрута или разрыва.
Подозрение на злокачественное образование.
Хирургические методы:
Лапароскопия: минимально инвазивный метод, предпочтительный для удаления кист у детей.
Лапаротомия: используется при больших образованиях или сложных случаях.
Органосохраняющие операции:
Кистэктомия: удаление только кисты с сохранением здоровой ткани яичника.
Овариэктомия: удаление яичника, проводится при некрозе или злокачественном процессе.
Послеоперационное ведение
Мониторинг состояния пациента.
Гистологическое исследование удаленной ткани.
Гормональное обследование при необходимости.
Прогноз и профилактика
При своевременной диагностике и лечении прогноз благоприятный. Органосохраняющие операции позволяют сохранить репродуктивную функцию. Специфической профилактики кист яичников у детей не существует, однако регулярные медицинские осмотры и внимательное отношение к жалобам ребенка помогают выявить патологию на ранней стадии.
Заключение
Кисты яичников у детей требуют внимательного подхода к диагностике и лечению. Своевременное выявление и адекватная терапия позволяют избежать серьезных осложнений и сохранить здоровье репродуктивной системы. Междисциплинарное сотрудничество между педиатрами, урологами и гинекологами обеспечивает оптимальный уход за пациентами.
В «Центре Экстрофии и Урогенитальных Реконструкций» (ЦЭУР) НИИ НДХиТ накоплен огромный опыт лечения данной патологии у детей. Проводятся все виды реконструктивных вмешательств при данной патологии. Наблюдение, обследование и лечение от 1 месяца до 18 лет.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Клапан задней уретры
Клапан задней уретры (КЗУ) является наиболее распространенной причиной обструкции нижних мочевых путей у мальчиков и представляет серьезную врожденную аномалию развития. Эта патология может привести к значительным нарушениям функции почек и мочевого пузыря, если не будет своевременно диагностирована и пролечена. В данной статье рассмотрены актуальные данные о этиологии, патогенезе, клинических проявлениях, диагностических методах и современных подходах к лечению КЗУ.
Эпидемиология
КЗУ встречается приблизительно у 1 из 5000–8000 новорожденных мальчиков. Патология характерна исключительно для мужского пола из-за анатомических особенностей развития уретры. Пренатальная диагностика благодаря современным методам ультразвукового исследования позволяет выявить КЗУ еще во внутриутробном периоде, что значительно улучшает прогноз заболевания.
Этиология и патогенез
Точные причины развития КЗУ остаются не до конца изученными. Считается, что нарушение регрессии мембранозных структур урогенитального синуса в процессе эмбрионального развития приводит к формированию клапанных складок в задней уретре. Эти складки создают препятствие для оттока мочи, вызывая повышение внутрипузырного давления, гидронефроз, уретерогидронефроз и повреждение паренхимы почек.
Классификация
Существует несколько классификаций КЗУ, наиболее распространенная из которых была предложена Хьюстоном и Вельшом:
1. Тип I: Клапанные складки в форме перепонки, отходящие от семенного бугорка и распространяющиеся к стенкам уретры.
2. Тип III: Круговая диафрагма с небольшим центральным отверстием, расположенная в мембранозной части уретры.
Тип II в настоящее время считается анатомическим вариантом нормы и клинического значения не имеет.
Клинические проявления
Симптоматика КЗУ зависит от степени обструкции и возраста пациента:
· Пренатально: Олиго- или ангиогидрамнион, двусторонний гидронефроз, увеличение объема мочевого пузыря при УЗИ.
· Новорожденные: Тяжелая дыхательная недостаточность из-за гипоплазии легких, обусловленной олигоамнионом; растяжение брюшной полости; анурия или олигурия.
· Младенцы: Задержка мочеиспускания, слабая или прерывистая струя мочи, частые мочеиспускания малыми порциями, инфекции мочевых путей.
· Дети старшего возраста: Ночной и дневной энурез, хронические инфекции мочевых путей, признаки почечной недостаточности (бледность, утомляемость, анемия), артериальная гипертензия.
Диагностика
1. Пренатальная диагностика
· УЗИ во втором и третьем триместрах: Выявление расширенного мочевого пузыря («симптом ключевого отверстия»), двустороннего гидронефроза, олигоамниона.
2. Постнатальная диагностика
· Ультразвуковое исследование почек и мочевого пузыря: Оценка степени гидронефроза, толщины коркового слоя почек, состояния паренхимы, объема и состояния стенок мочевого пузыря.
· Микционная цистоуретрография: Золотой стандарт диагностики. Позволяет визуализировать клапан, выявить везикоуретеральный рефлюкс, оценить форму и объем мочевого пузыря.
· Уродинамические исследования: Помогают оценить функцию мочевого пузыря и сфинктерного аппарата, выявить детрузорно-сфинктерную диссинергию.
· Цистоскопия: Эндоскопическая визуализация клапана, уточнение его морфологии и локализации, возможность одновременного проведения лечебных мероприятий.
Лечение
Основная цель лечения КЗУ — устранение обструкции для сохранения функции почек и улучшения качества жизни пациента.
1. Эндоскопическая аблация клапана
· Метод выбора: Эндоскопическое рассечение или резекция клапанных складок с помощью холодного ножа или электрохирургических инструментов.
· Техника: Разрезы выполняются в позициях 5, 7 и 12 часов по условному циферблату.
· Преимущества: Минимальная инвазивность, короткий период восстановления, возможность повторного вмешательства при необходимости.
2. Операции отведения мочи
· Везикостомия: Бездренажное опрожнение мочевого пузыря через сформированное отверстие в мочевом пузыре ( мочевой пузырь подшит слизистой к коже). Показана при невозможности проведения эндоскопического лечения, тяжелом состоянии пациента или выраженной почечной недостаточности. Позволяет снизить давление в мочевом пузыре и верхних мочевых путях.
· Пиелостомия или уретеростомия: Используются реже, при выраженном гидронефрозе, повышении азота (креатинина и мочевины в крови) и нарушении оттока мочи из почек.
3. Медикаментозная терапия
· Антибактериальная терапия: Для лечения и профилактики инфекций мочевых путей.
· Препараты, влияющие на функцию мочевого пузыря: Антихолинергические средства, альфа-блокаторы при соответствующих показаниях.
4. Длительное наблюдение и реабилитация
· Регулярный мониторинг функции почек: Биохимические анализы крови, скорость клубочковой фильтрации.
· Оценка уродинамики: Повторные исследования для оценки функции мочевого пузыря и необходимости коррекции терапии.
· Психологическая поддержка: Важна для адаптации ребенка и семьи к длительному лечению.
Прогноз и осложнения
Прогноз при КЗУ зависит от своевременности диагностики и эффективности лечения. Ранняя диагностика и устранение обструкции значительно улучшают исход. Однако возможны длительные осложнения:
· Хроническая почечная недостаточность: Развивается у 15–30% пациентов, особенно при поздней диагностике.
· Дисфункция мочевого пузыря: Гиперактивность, снижение комплаенса, детрузорно-сфинктерная диссинергия - Клапанный мочевой пузырь
· Везикоуретеральный рефлюкс: Может сохраняться или возникать после лечения, требуя дополнительной терапии.
· Рецидив обструкции: Необходимость повторных эндоскопических вмешательств.
Профилактика и рекомендации
· Пренатальная диагностика: Повышение качества пренатального скрининга для раннего выявления подозрений на КЗУ.
· Своевременное обращение: При появлении симптомов обструкции мочевых путей у детей необходимо немедленно обращаться к специалисту.
· Образование родителей: Информирование о важности соблюдения рекомендаций по наблюдению и лечению.
Заключение
Клапан задней уретры у детей — серьезная патология, требующая комплексного подхода к диагностике и лечению. Современные методы диагностики позволяют выявить заболевание на ранних стадиях, а эндоскопические технологии обеспечивают эффективное лечение с минимальной травматичностью. Длительное наблюдение и реабилитация имеют решающее значение для сохранения функции почек и обеспечения высокого качества жизни пациентов.
В «Центре Экстрофии и Урогенитальных Реконструкций» (ЦЭУР) НИИ НДХиТ накоплен огромный опыт лечения данной патологии у детей. Проводятся все виды реконструктивных вмешательств при данной патологии. Наблюдение, обследование и лечение от 1 месяца до 18 лет.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Варикоцеле
Варикоцеле у детей: современные подходы к диагностике и лечению
Варикоцеле представляет собой варикозное расширение вен лозовидного сплетения яичка и является одной из наиболее распространенных причин мужского бесплодия. Хотя это состояние чаще диагностируется у подростков и взрослых мужчин, варикоцеле также встречается у детей и может оказывать негативное влияние на развитие репродуктивной системы. Раннее выявление и своевременное лечение варикоцеле у детей имеет решающее значение для сохранения фертильности в будущем. В данной статье рассмотрены современные аспекты этиологии, патогенеза, клинических проявлений, диагностики и лечения варикоцеле у детей.
Этиология и патогенез
Основной причиной развития варикоцеле является нарушение оттока венозной крови из яичка вследствие несостоятельности или отсутствия клапанов в яичковой вене. Это приводит к застою крови, повышению гидростатического давления и расширению вен лозовидного сплетения. Анатомические особенности левой яичковой вены, которая впадает в левую почечную вену под прямым углом, объясняют более частое возникновение варикоцеле с левой стороны. Факторы, способствующие развитию варикоцеле у детей, включают быстрый рост организма в период полового созревания и повышенную физическую активность.
Клинические проявления
У большинства детей и подростков варикоцеле протекает бессимптомно и обнаруживается случайно при профилактических осмотрах. Однако некоторые пациенты могут жаловаться на:
· Ощущение тяжести или дискомфорта в мошонке.
· Боль тянущего характера, усиливающуюся при физической нагрузке или длительном стоянии.
· Увеличение и асимметрию мошонки.
При осмотре определяется увеличение вен лозовидного сплетения, которое может напоминать "мешок с червями" на ощупь. Степень выраженности варикоцеле классифицируется по трем степеням:
1. I степень: расширенные вены пальпируются только при пробе Вальсальвы.
2. II степень: вены пальпируются в положении стоя без пробы Вальсальвы.
3. III степень: расширенные вены видны визуально через кожу мошонки.
Диагностика
Физикальное обследование включает осмотр и пальпацию мошонки в положении стоя и лежа с проведением пробы Вальсальвы для оценки степени варикоцеле.
Ультразвуковое исследование с допплерографией является «золотым стандартом» диагностики, позволяя определить диаметр вен, наличие и степень рефлюкса крови, а также оценить объем и структуру яичка. В период полового созревания (с 11 до 16 лет) рекомендуется проводить осмотр и УЗИ каждые 6 месяцев, поскольку даже за короткий интервал может наблюдаться выраженная отрицательная динамика — уменьшение объёма яичка, усиление венозного рефлюкса, прогрессирование гипотрофии.
Физическая активность в период наблюдения не ограничивается полностью — противопоказаны только упражнения с большими весами и действия, резко повышающие внутрибрюшное давление.
Лабораторные исследования: у подростков старше 16 лет может быть проведена спермограмма для оценки функции яичка. Этот анализ позволяет уточнить показания к оперативному лечению в бессимптомных случаях. Однако выполнение анализа спермы у несовершеннолетних требует предварительного очного осмотра врача, который объясняет возрастные ограничения, показания, а также этические и медицинские аспекты применения метода.
· Физикальное обследование: включает осмотр и пальпацию мошонки в положении стоя и лежа с проведением пробы Вальсальвы для оценки степени варикоцеле.
· Ультразвуковое исследование с допплерографией: является "золотым стандартом" диагностики, позволяя определить диаметр вен, наличие и степень рефлюкса крови, а также оценить объем и структуру яичка.
· Термография и сцинтиграфия: дополнительные методы, используемые в сложных случаях.
· Лабораторные исследования: у подростков могут быть проведены анализы на уровень гормонов и спермограмма для оценки функции яичка[3].
Осложнения
· Гипотрофия яичка: из-за нарушения кровоснабжения и гипоксии ткань яичка может недоразвиваться, что приводит к уменьшению его объема.
· Бесплодие: длительный застой крови и повышенная температура в области яичка негативно влияют на сперматогенез, что может привести к снижению качества и количества сперматозоидов.
· Гормональные нарушения: возможны изменения уровня тестостерона и других гормонов, что сказывается на общем развитии ребенка.
Показания к лечению
Не все случаи варикоцеле у детей требуют хирургического вмешательства. Показаниями к операции являются:
· Боль или дискомфорт в мошонке.
· Гипотрофия яичка (разница в объеме пораженного яичка более 20% по сравнению со здоровым).
· Прогрессирующее снижение объема яичка при динамическом наблюдении.
· Нарушения сперматогенеза (у подростков старше 15 лет).
Методы лечения
Хирургическое лечение варикоцеле проводится при наличии показаний (боль, гипотрофия яичка, ухудшение его роста в динамике, нарушения сперматогенеза). Существует несколько эффективных методов хирургического вмешательства, выбор которых зависит от возраста пациента, анатомических особенностей и опыта клиники.
В Центре экстрофии и урогенитальных реконструкций НИИ НДХиТ накоплен опыт использования всех существующих хирургических и рентгеноэндоваскулярных методик лечения варикоцеле у детей и подростков. На сегодняшний день мы отдаем предпочтение наиболее надёжным и наименее травматичным техникам, демонстрирующим устойчивые результаты и низкий риск рецидива.
1. Операция Таубера в модификации Центра (без рентгеновского облучения)
Ретроградная эмболизация яичковой вены с использованием визуального контроля без применения рентгенографии. Такая модификация позволяет исключить радиационную нагрузку, что особенно важно в детском возрасте, и при этом сохраняет высокую эффективность метода. Подходит для пациентов с односторонним и двусторонним варикоцеле.
2. Микрохирургическая варикоцелэктомия по методу Мармара
Выполняется через небольшой паховый доступ с использованием операционного микроскопа или увеличивающих луп. Позволяет максимально точно выделить и перевязать патологически расширенные вены, сохраняя при этом лимфатические сосуды и артерии. Этот метод ассоциирован с наименьшим процентом рецидивов и послеоперационных осложнений.
Другие методы (по показаниям и в индивидуальных случаях):
- Открытая варикоцелэктомия по Иваниссевичу — перевязка яичковой вены через разрез в подвздошной области.
- Лапароскопическая варикоцелэктомия — доступ через брюшную полость, используется при необходимости одновременного лечения двух сторон.
- Рентгеноэндоваскулярная эмболизация — используется в исключительных случаях, требует применения рентгеновского оборудования и контрастных веществ.
Послеоперационное ведение
· Наблюдение: регулярные осмотры уролога для оценки состояния яичек и выявления возможных рецидивов.
· Ограничение физической нагрузки: в первые недели после операции рекомендуется ограничить физическую активность.
· Контрольные ультразвуковые исследования: для мониторинга динамики восстановления яичка.
Прогноз
При своевременном и адекватном лечении прогноз благоприятный. В большинстве случаев отмечается нормализация роста и развития яичка, улучшение показателей сперматогенеза. Риск рецидива варикоцеле составляет от 1% до 15% и зависит от выбранного метода лечения и опыта хирурга[5].
Профилактика
Специфических методов профилактики варикоцеле не существует. Рекомендуется регулярное проведение профилактических осмотров у педиатра и уролога, особенно в период полового созревания, для раннего выявления возможных отклонений.
Заключение
Варикоцеле у детей является важной проблемой, требующей внимания со стороны медицинских специалистов и родителей. Ранняя диагностика и своевременное лечение позволяют предотвратить развитие осложнений и сохранить репродуктивное здоровье ребенка в будущем. Выбор оптимального метода лечения должен основываться на индивидуальных особенностях пациента, степени варикоцеле и опыте медицинского учреждения.
В «Центре Экстрофии и Урогенитальных Реконструкций» (ЦЭУР) НИИ НДХиТ накоплен огромный опыт лечения данной патологии у детей. Проводятся все виды реконструктивных вмешательств при данной патологии. Наблюдение, обследование и лечение от 1 месяца до 18 лет.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Гидроцеле
Гидроцеле у детей: современные аспекты диагностики и лечения водянки оболочек яичка
Гидроцеле, или водянка яичка, представляет собой скопление серозной жидкости между листками влагалищной оболочки яичка. У детей это состояние чаще всего связано с врожденными аномалиями развития и может вызывать беспокойство у родителей из-за увеличения размеров мошонки. Несмотря на то, что гидроцеле обычно не опасно, важно своевременно проводить диагностику и, при необходимости, лечение для предотвращения возможных осложнений. В данной статье рассмотрены современные подходы к этиологии, клиническим проявлениям, диагностике и лечению гидроцеле у детей.
Этиология и патогенез
У детей гидроцеле чаще всего является результатом незаращения влагалищного отростка брюшины, что приводит к сообщению между брюшной полостью и мошонкой. Это состояние называется сообщающимся (или коммуницирующим) гидроцеле. Жидкость из брюшной полости перемещается в мошонку, вызывая ее увеличение. Факторы, способствующие развитию гидроцеле у детей, включают недоношенность и аномалии развития пахового канала.
Классификация
1. Сообщающееся гидроцеле: возникает из-за незаращения влагалищного отростка брюшины. Объем жидкости может меняться в течение дня или при изменении положения тела.
2. Несообщающееся гидроцеле: скопление жидкости обусловлено дисбалансом между секрецией и абсорбцией серозной жидкости влагалищной оболочкой яичка. Объем обычно остается постоянным.
3. Киста семенного канатика: жидкость накапливается вдоль семенного канатика, образуя кистозное образование.
Клинические проявления
Основным симптомом гидроцеле у детей является безболезненное увеличение одной или обеих половин мошонки. Родители могут заметить, что отек увеличивается в течение дня и уменьшается ночью (для сообщающегося гидроцеле). При пальпации образование имеет мягкую, эластичную консистенцию, кожа над ним не изменена. Болезненность обычно отсутствует, что отличает гидроцеле от воспалительных заболеваний мошонки.
Диагностика
· Физикальное обследование: осмотр и пальпация мошонки в положении стоя и лежа. Проба Вальсальвы может помочь в выявлении сообщающегося гидроцеле.
· Трансиллюминация: просвечивание мошонки источником света. Наличие однородного свечения указывает на жидкостное образование.
· Ультразвуковое исследование с допплерографией: "золотой стандарт" диагностики. Позволяет определить объем и локализацию жидкости, состояние яичка и исключить другие патологии, такие как паховая грыжа или опухоли.
· Дифференциальная диагностика: важно отличать гидроцеле от паховой грыжи, варикоцеле, опухолей и воспалительных заболеваний.
Осложнения
Хотя гидроцеле у детей редко приводит к серьезным осложнениям, возможны:
· Развитие паховой грыжи: особенно при сообщающемся гидроцеле.
· Инфекция: редко жидкость может инфицироваться, приводя к развитию фуникулита или эпидидимита.
· Дискомфорт и психологические проблемы: значительное увеличение мошонки может вызывать неудобства и влиять на самооценку ребенка.
Лечение
Наблюдение
У новорожденных и младенцев сообщающееся гидроцеле может спонтанно разрешиться к возрасту 1–2 лет из-за естественного закрытия влагалищного отростка брюшины. При отсутствии симптомов и осложнений рекомендуется динамическое наблюдение.
Хирургическое вмешательство
· Показания:
Сохранение гидроцеле после 1,5 лет.
Увеличение размеров образования.
Наличие симптомов (боль, дискомфорт).
Подозрение на паховую грыжу.
Несообщающееся гидроцеле (лимфоцеле) в подростковом возрасте; обычно после операции по поводу варикоцеле
· Операция:
Гидроцелэктомия: выполняется через небольшой разрез в паховой области. Хирург удаляет избыток жидкости, иссекает или перевязывает влагалищный отросток брюшины.
Метод Росса: используется при сообщающемся гидроцеле и сочетании с паховой грыжей. Предусматривает высокое лигирование влагалищного отростка.
Метод Бергмана: Используется при изолированном (несообщающемся) гидроцеле ; заключается в иссечении внешней серозной оболочки яичка.
· Послеоперационное ведение:
Короткий период восстановления.
Ограничение физической активности на 1–2 недели.
Контрольный осмотр у уролога.
Прогноз
Прогноз после хирургического лечения гидроцеле у детей благоприятный. Рецидивы встречаются редко. Функция яичка обычно не нарушается, и репродуктивное здоровье сохраняется.
Профилактика
Специфических методов профилактики гидроцеле не существует. Важна ранняя диагностика и своевременное лечение врожденных аномалий паховой области. Регулярные осмотры педиатра и уролога помогают выявить и контролировать состояние.
Заключение
Гидроцеле у детей является распространенным и в большинстве случаев доброкачественным состоянием. Однако своевременная диагностика и, при необходимости, хирургическое лечение важны для предотвращения осложнений и обеспечения нормального развития репродуктивной системы. Сотрудничество между медицинскими специалистами и информирование родителей играет ключевую роль в благоприятном исходе.
В «Центре Экстрофии и Урогенитальных Реконструкций» (ЦЭУР) НИИ НДХиТ накоплен огромный опыт лечения данной патологии у детей. Проводятся все виды реконструктивных вмешательств при данной патологии. Наблюдение, обследование и лечение от 1 месяца до 18 лет.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Дивертикул мочевого пузыря
Дивертикул мочевого пузыря у детей — симптомы, диагностика и современное лечение
Введение
Дивертикул мочевого пузыря у детей — редкая, но потенциально серьёзная аномалия, при которой происходит мешковидное выпячивание слизистой оболочки через мышечную стенку пузыря. Врожденные формы часто выявляются в раннем возрасте, а приобретённые — могут быть следствием обструкции мочевых путей. Несвоевременное лечение может привести к инфекциям, рефлюксу и почечной недостаточности.
Причины и механизмы развития
Дивертикулы подразделяются на:
- Врожденные — связаны с дефектом развития мышечной оболочки;
- Приобретённые — развиваются на фоне повышенного внутрипузырного давления (например, при задних уретральных клапанах, нейрогенном пузыре).
Клиническое разнообразие дивертикулов
Дивертикулы могут быть:
- Одиночные или множественные;
- С широкой или узкой шейкой;
- Сочетаться с пузырно-мочеточниковым рефлюксом или развиваться изолированно.
Размеры дивертикулов и их анатомическая локализация определяют выбор тактики лечения.
Симптомы
- Рецидивирующие инфекции мочевых путей;
- Энурез, прерывистая струя, дизурия;
- Гематурия (микро- или макро-);
- Боль в животе или пояснице;
- Пузырно-мочеточниковый рефлюкс (в 30% случаев).
Диагностика
- УЗИ: визуализация дивертикула и почек;
- МЦУГ: определение ПМР и объёма дивертикула;
- Цистоскопия: прямая визуализация;
- МРТ/КТ: уточнение анатомии;
- Уродинамика: оценка функции пузыря.
Когда нужно лечение?
- Симптоматические дивертикулы (инфекции, рефлюкс, дизурия);
- Дивертикулы >1 см с узкой шейкой;
- Дивертикулы, сочетающиеся с затрудненным мочеиспусканием или пузырно-мочеточниковым рефлюксом;
- Отсутствие эффекта от консервативной терапии.
Сравнение методов лечения
|
Метод |
Преимущества |
Ограничения |
|
Наблюдение |
Подходит при бессимптомных, небольших дивертикулах |
Неэффективно при симптомах или осложнениях |
|
Эндоскопическая дивертикулостомия |
Минимальная травматизация, возможно выполнение без разрезов |
Только при узкой шейке |
|
Лапароскопическая дивертикулэктомия |
Малоинвазивность, косметичность, точность |
Требует навыков и оборудования |
|
Открытая операция |
Надёжное удаление при сложной анатомии |
Разрез |
|
Робот-ассистированная техника |
Максимальная точность и сохранность тканей |
Ограниченная доступность |
Инновации и опыт ЦЭУР
В Центре Экстрофии и Урогенитальных Реконструкций (ЦЭУР) накоплен опыт лечения дивертикулов любой сложности.
Специалисты Центра владеют как стандартными методиками лапароскопической дивертикулэктомии, так и современными техниками с применением направителя, что позволяет проводить операции быстрее, безопаснее и с минимальной травматичностью.
Особую ценность представляет успешное применение полностью эндоскопических методов через естественные пути без наружных разрезов.
Мы также применяем лапароскопические вмешательства, адаптируя тактику под каждого пациента.
Дивертикулы мочевого пузыря с затрудненным мочеиспусканием или пузырно-мочеточниковым рефлюксом – особые сложные случаи, успешно излечиваемые в нашем Центре.
Реабилитация и прогноз
- Восстановление после эндоскопии: 1–3 дня;
- Контрольное УЗИ: через 3, 6, 12 месяцев;
- Прогноз при своевременном лечении: благоприятный в 90–95% случаев.
Часто задаваемые вопросы (FAQ)
Что такое дивертикул мочевого пузыря у ребёнка?
Это мешковидное выпячивание стенки пузыря, в котором застаивается моча, что может вызывать инфекции и повреждение почек.
Как понять, что у ребёнка может быть дивертикул?
Частые инфекции мочевых путей, слабая струя мочи, недержание или боль при мочеиспускании — повод обратиться к врачу.
Нужно ли лечить все дивертикулы?
Нет. Небольшие бессимптомные дивертикулы можно наблюдать, но при инфекциях, нарушении оттока мочи или рефлюксе показано хирургическое лечение.
Какая операция лучше — лапароскопическая или открытая?
В большинстве случаев лапароскопическая операция предпочтительнее: она менее травматична и обеспечивает быстрое восстановление.
С какого возраста можно делать операцию?
В зависимости от размеров дивертикула и состояния мочевыводящей системы операция возможна уже в младенческом возрасте.
Можно ли жить с дивертикулом без операции?
— Только если он не вызывает симптомов и не увеличивается.
Какой метод самый щадящий?
— Эндоскопическая дивертикулостомия — без наружных разрезов.
Удаление дивертикула — это навсегда?
— Да, рецидивов практически не бывает при грамотном выполнении.
За исключением случаев с затрудненным мочеиспусканием, которые требуют детальной диагностики и продуманного лечения.
Какой прогноз?
— В большинстве случаев — полное выздоровление и нормализация мочеиспускания.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Доброкачественные образования половых органов
Доброкачественные образования половых органов у детей: современные подходы к диагностике и лечению
Введение
Доброкачественные образования половых органов у детей представляют собой разнообразную группу состояний, которые могут возникать как у мальчиков, так и у девочек. Несмотря на их доброкачественный характер, они могут вызывать значительное беспокойство у родителей и влиять на качество жизни ребенка. Ранняя диагностика и адекватное лечение важны для предотвращения возможных осложнений и обеспечения нормального развития половой системы. В данной статье рассмотрены наиболее распространенные доброкачественные образования половых органов у детей, методы их диагностики и современные подходы к лечению.
Доброкачественные образования у мальчиков
1. Эпидидимальные кисты
Эпидидимальные кисты являются одним из наиболее распространенных доброкачественных образований мошонки у детей. Они представляют собой заполненные жидкостью полости в придатке яичка. Обычно безболезненны и обнаруживаются случайно при осмотре или ультразвуковом исследовании.
Диагностика и лечение: Ультразвуковое исследование является "золотым стандартом" для диагностики. В большинстве случаев кисты не требуют лечения и наблюдаются в динамике. Хирургическое вмешательство показано при быстром увеличении размера кисты или наличии симптомов.
2. Варикоцеле
Варикоцеле — это расширение вен лозовидного сплетения яичка, чаще встречается у подростков. Может привести к бесплодию в будущем из-за повышения температуры яичка и нарушения сперматогенеза.
Диагностика и лечение: Диагноз подтверждается с помощью допплерографии. Лечение варикоцеле включает хирургические методы, такие как микрохирургическая варикоцелэктомия.
3. Гидроцеле
Гидроцеле характеризуется скоплением жидкости в оболочках яичка. У детей часто связано с незаращением влагалищного отростка брюшины.
Диагностика и лечение: Трансиллюминация и УЗИ используются для подтверждения диагноза. У новорожденных гидроцеле может разрешиться самостоятельно, но при сохранении после 1-2 лет показано хирургическое лечение.
Доброкачественные образования у девочек
1. Кисты яичников
У девочек кисты яичников могут возникать даже в неонатальном периоде из-за гормонального воздействия матери. Большинство кист функциональные и регрессируют самостоятельно.
Диагностика и лечение: УЗИ является основным методом диагностики. Наблюдение показано при небольших кистах без симптомов. Хирургическое вмешательство необходимо при больших размерах кисты, симптомах или осложнениях, таких как перекрут.
2. Гидро- и лимфангиомы
Это доброкачественные сосудистые образования, которые могут возникать в области наружных половых органов. Они могут увеличиваться в размерах и вызывать дискомфорт.
Диагностика и лечение: Диагноз ставится на основе клинической картины и УЗИ с допплерографией. Лечение включает хирургическое удаление или склерозирующую терапию.
Общие методы диагностики
· Физикальное обследование: Осмотр и пальпация позволяют выявить наличие образований, их консистенцию и болезненность.
· Ультразвуковое исследование: Безопасный и информативный метод, позволяющий оценить структуру образования.
· Магнитно-резонансная томография (МРТ): Применяется в сложных случаях для уточнения диагноза.
· Лабораторные исследования: Включают общие анализы крови и мочи, гормональный профиль.
Современные подходы к лечению
· Наблюдение: Многие доброкачественные образования не требуют немедленного вмешательства и могут наблюдаться в динамике.
· Хирургическое лечение: Показано при наличии симптомов, быстром росте образования или риске осложнений. Современные малоинвазивные техники позволяют минимизировать травматизацию тканей и ускорить восстановление.
· Медикаментозная терапия: Применяется реже и может включать гормональные препараты при определенных кистах яичников.
Психологические аспекты и поддержка семьи
Важно учитывать психологическое состояние ребенка и обеспокоенность родителей. Образование должно быть объяснено в доступной форме, подчеркнута доброкачественность процесса и перспективы лечения.
Заключение
Доброкачественные образования половых органов у детей требуют внимательного подхода к диагностике и лечению. Ранняя идентификация и правильное управление этими состояниями важны для предотвращения осложнений и обеспечения нормального развития половой системы. Сотрудничество между урологами, педиатрами и другими специалистами является ключевым для успешного исхода лечения.
В «Центре Экстрофии и Урогенитальных Реконструкций» (ЦЭУР) НИИ НДХиТ накоплен огромный опыт лечения данной патологии у детей. Проводятся все виды реконструктивных вмешательств при данной патологии. Наблюдение, обследование и лечение от 1 месяца до 18 лет.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Короткая уздечка полового члена
Короткая уздечка полового члена у детей: что важно знать
Короткая уздечка полового члена — это медицинское состояние, при котором уздечка (тонкая складка кожи, соединяющая головку полового члена с его телом) оказывается слишком короткой, жесткой или тугой. Эта аномалия может ограничить нормальную подвижность головки полового члена, что вызывает боль или дискомфорт при эрекции или попытках раскрыть головку. Короткая уздечка также может быть причиной воспалений или разрывов кожи, что может привести к дополнительным проблемам с мочеиспусканием и половой функцией.
Причины короткой уздечке
Короткая уздечка может быть врождённой, то есть присутствовать с рождения. Это состояние часто бывает обнаружено в младенчестве или раннем детстве, и в большинстве случаев оно не требует немедленного лечения, так как уздечка может растянуться с возрастом ребёнка. Однако у некоторых детей уздечка остаётся короткой, что может вызвать функциональные проблемы в будущем.
Важно отметить, что в случае короткой уздечки наблюдаются некоторые риски для здоровья. У детей, как правило, проблемы с функциональностью полового органа не появляются до тех пор, пока не начинается половая активность или когда головка полового члена начинает раскрыться в процессе роста.
Симптомы и последствия короткой уздечки
Основными симптомами короткой уздечки полового члена могут быть:
· Боль и дискомфорт при попытке раскрыть головку полового члена, особенно во время мочеиспускания или полового акта.
· Кровотечения или разрывы уздечки при попытках оттянуть кожу.
· Воспаление или инфекция в области уздечки из-за ограниченной подвижности и растяжения ткани.
Также стоит отметить, что короткая уздечка может вызывать психологические проблемы у детей подросткового возраста. Могут возникнуть стеснение или другие дискомфортные переживания, связанные с нарушениями функциональности полового органа.
Диагностика короткой уздечки
Диагноз короткой уздечки обычно ставится на основе визуального осмотра, который может провести педиатр или уролог. Врач оценивает длину и эластичность уздечки, а также проверяет наличие болевого синдрома и других осложнений, таких как воспаление или разрывы. Иногда врач может рекомендовать дополнительные методы исследования, если есть подозрение на инфекцию или другие патологические изменения.
Лечение короткой уздечки
1. Консервативное лечение (растяжение уздечки): В некоторых случаях, особенно если проблема выявлена на ранней стадии, можно применить консервативные методы лечения. Это может включать ежедневные мягкие растяжения уздечки, что помогает улучшить её эластичность и длину. Родителям рекомендуется следить за процессом и следовать рекомендациям врача, чтобы избежать травм или усугубления состояния.
2. Хирургическое лечение (френулотомия): Если растяжение уздечки не приводит к улучшениям или если состояние вызывает сильную боль, необходима операция. Френулотомия — это хирургическая процедура, при которой короткая уздечка рассечается. Операция проводится под местной анестезией, и в большинстве случаев она не требует длительного восстановительного периода. После операции дети быстро восстанавливаются, и проблема короткой уздечки исчезает.
Прогноз после лечения
После хирургического вмешательства дети, как правило, восстанавливаются очень быстро. Процесс заживления происходит без особых осложнений, и функция полового органа нормализуется. Важно помнить, что своевременное обращение к врачу и правильно выбранный метод лечения предотвращают развитие осложнений и обеспечивают нормальное развитие половой функции в будущем.
Заключение
Короткая уздечка полового члена — это относительно частое состояние, которое обычно не вызывает серьёзных проблем в раннем детстве. Однако в некоторых случаях оно может стать причиной боли и дискомфорта в старшем возрасте, особенно в подростковом периоде. Если вы заметили у своего ребёнка симптомы короткой уздечки, важно обратиться к специалисту для диагностики и выбора наилучшего метода лечения. В большинстве случаев консервативное лечение или простая хирургическая операция решают проблему и обеспечивают нормальное развитие половой функции ребёнка.
В «Центре Экстрофии и Урогенитальных Реконструкций» (ЦЭУР) НИИ НДХиТ накоплен огромный опыт лечения данной патологии у детей. Проводятся все виды реконструктивных вмешательств при данной патологии. Наблюдение, обследование и лечение от 1 месяца до 18 лет.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Паховая грыжа
Паховая грыжа у детей: современные подходы к диагностике и лечению
Введение
Паховая грыжа является одной из наиболее распространенных хирургических патологий у детей, встречаясь у 1-5% новорожденных и до 30% недоношенных детей. Это состояние характеризуется выпячиванием брюшной полости через паховый канал, что может привести к серьезным осложнениям, таким как ущемление грыжи и некроз тканей. В данной статье рассмотрены современные аспекты этиологии, клинической картины, диагностики и лечения паховой грыжи у детей с позиций опытного уролога.
Этиология и патогенез
Паховая грыжа у детей, как правило, является врожденной и связана с незаращением влагалищного отростка брюшины. В норме этот отросток должен закрыться к моменту рождения или в первые месяцы жизни. Незаращение приводит к образованию канала, через который органы брюшной полости могут проникать в паховый канал и мошонку.
Факторы риска развития паховой грыжи у детей включают:
· Недоношенность: у недоношенных детей риск выше из-за незрелости тканей.
· Пол: мальчики страдают чаще девочек в соотношении 5:1.
· Семейный анамнез: наличие паховой грыжи у близких родственников повышает вероятность ее развития.
· Хронические заболевания: состояния, сопровождающиеся повышенным внутрибрюшным давлением (например, хронический кашель, запоры).
Клинические проявления
Основными симптомами паховой грыжи у детей являются:
· Выпячивание в области паха или мошонки: обычно заметно при плаче, кашле или натуживании и может исчезать в покое.
· Болезненность и дискомфорт: ребенок может быть беспокоен, плакать.
· Ущемление грыжи: острое состояние, при котором содержимое грыжевого мешка не может вернуться в брюшную полость, сопровождается сильной болью, рвотой, покраснением и отеком кожи.
Диагностика
· Физикальное обследование: осмотр и пальпация паховых областей в положении стоя и лежа. Важно оценить возможность вправления грыжи.
· Ультразвуковое исследование: помогает подтвердить наличие грыжи, определить ее содержимое и дифференцировать с другими патологиями (например, гидроцеле).
· Дополнительные методы: в редких случаях могут потребоваться рентгенография или МРТ для уточнения диагноза[^3^].
Лечение
Хирургическое вмешательство является единственным эффективным методом лечения паховой грыжи у детей.
· Плановая герниотомия: рекомендуется проводить как можно раньше после постановки диагноза во избежание осложнений. Операция заключается в выделении и перевязке грыжевого мешка через небольшой разрез в паховой области.
· Лапароскопическая герниопластика: минимально инвазивный метод, позволяющий выполнять операцию через небольшие проколы. Преимуществами являются быстрое восстановление и возможность одновременного осмотра противоположной паховой области[^4^].
· Экстренное вмешательство: при ущемлении грыжи операция проводится немедленно для предотвращения некроза тканей.
Послеоперационное ведение
· Реабилитация: обычно дети быстро восстанавливаются после операции и могут быть выписаны домой в тот же или на следующий день.
· Ограничение физической активности: рекомендуется избегать интенсивных нагрузок в течение 2-4 недель.
· Наблюдение: контрольные осмотры для оценки заживления и исключения рецидива.
Осложнения
· Ущемление грыжи: может привести к некрозу кишечника или яичка, что требует срочного хирургического вмешательства.
· Рецидив грыжи: встречается редко и обычно связан с техническими трудностями во время операции или слабостью тканей.
· Инфекция раны: предотвращается соблюдением стерильности и надлежащим уходом за послеоперационной раной.
Профилактика
По нашему опыту выполнения как лапароскопических, так и открытых операций при паховой грыже у детей, мы можем уверенно утверждать, что результаты в большей степени зависят не от выбора метода, а от опыта, специализации и техники хирурга.
Деликатно выполненная открытая операция через паховый доступ с небольшим разрезом позволяет достичь отличных эстетических и функциональных результатов, не уступающих лапароскопии.
Таким образом, выбор методики должен определяться индивидуальными анатомическими особенностями пациента, возрастом, двусторонностью процесса и возможностью одномоментного вмешательства, а не только представлением о «меньшей травматичности» лапароскопии.
Специфических методов профилактики паховой грыжи не существует. Важно своевременно выявлять и лечить заболевание. Родителям рекомендуется:
· Регулярно осматривать ребенка: обращать внимание на любые выпячивания или асимметрию в паховой области.
· Обращаться к врачу при первых симптомах: не откладывать визит к специалисту при подозрении на грыжу.
· Следить за стулом ребенка: предотвращать запоры, которые могут повышать внутрибрюшное давление.
Заключение
Паховая грыжа у детей — распространенная патология, требующая внимания со стороны родителей и медицинских работников. Ранняя диагностика и своевременное хирургическое лечение позволяют избежать серьезных осложнений и обеспечить благоприятный прогноз. Современные методы хирургии обеспечивают высокую эффективность и минимальный риск рецидивов, способствуя быстрому восстановлению маленьких пациентов.
В «Центре Экстрофии и Урогенитальных Реконструкций» (ЦЭУР) НИИ НДХиТ накоплен огромный опыт лечения данной патологии у детей. Проводятся все виды реконструктивных вмешательств при данной патологии. Наблюдение, обследование и лечение от 1 месяца до 18 лет.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru
Протезирование яичка
Что такое протезирование яичка, и зачем оно необходимо ребёнку?
Протезирование яичка — это хирургическая операция, при которой в мошонку ребёнка устанавливается специальный протез, полностью имитирующий форму и внешний вид яичка. Процедура необходима, чтобы восстановить внешний вид и симметрию мошонки после врождённого отсутствия яичка или его потери.
Хотя эта операция не влияет на способность иметь детей и не изменяет гормональный фон, она очень важна для эмоционального состояния ребёнка, повышает самооценку и улучшает социальную адаптацию.
Почему у ребёнка может отсутствовать яичко?
Причин может быть несколько:
· Врождённые: когда яичко не сформировалось во время беременности (агенезия), не опустилось в мошонку (крипторхизм), либо при наличии генетических синдромов.
· Приобретённые: удаление яичка после травмы, перекрута, опухоли, воспаления, или повреждение из-за несчастного случая.
В каком возрасте лучше всего делать протезирование?
Специалисты выделяют два подхода:
· Раннее протезирование (до 5 лет)
Плюсы: ребёнок избегает вопросов от сверстников и психологических комплексов, формируется нормальное представление о своём теле.
Минусы: возможно, потребуется замена протеза в подростковом возрасте, так как ребёнок растёт.
· Протезирование в подростковом возрасте
Плюсы: возможность сразу поставить окончательный по размеру протез, учёт мнения самого ребёнка.
Минусы: психологический дискомфорт и возможные комплексы в детстве.
Кто принимает окончательное решение о сроках операции?
Окончательное решение принимается совместно — врачами, родителями, а по возможности и самим ребёнком (если он достаточно взрослый, чтобы выразить своё мнение). В Центре Экстрофии и Урогенитальных Реконструкций опытные специалисты подробно проконсультируют вас и помогут подобрать оптимальное время для операции.
Какие типы протезов используются сегодня?
Сегодня используются современные протезы:
· Силиконовые
максимально похожи на естественное яичко по внешнему виду и ощущениям, редко вызывают осложнения.
· Кастомизированные (индивидуальные)
изготавливаются специально под вашего ребёнка, что позволяет добиться идеальной симметрии и эстетики.
Как проходит подготовка к операции?
Подготовка включает:
· Осмотр уролога и выбор типа протеза.
· Консультацию психолога для подготовки ребёнка и родителей.
· Встречу с анестезиологом для подбора оптимального метода анестезии.
· УЗИ мошонки и необходимые анализы крови.
Специалисты ЦЭУР уделяют большое внимание психологической подготовке семьи, что позволяет сделать процедуру максимально комфортной и без стресса для ребёнка.
Как происходит сама операция?
Операция чаще всего проводится открытым методом, через небольшой аккуратный разрез в области мошонки или паха. Протез устанавливают в специально подготовленное место и фиксируют для предотвращения смещения. Обычно процедура длится около часа, швы рассасываются сами и не требуют удаления.
Если есть сопутствующие проблемы, такие как крипторхизм или паховая грыжа, то они устраняются в ходе этой же операции.
Каким будет период восстановления после операции?
Ребёнок остаётся под наблюдением врачей всего несколько дней. Дома нужно ограничить физическую активность на 2–4 недели, носить удобное поддерживающее бельё и регулярно осматривать рану. Через несколько недель ребёнок возвращается к привычному образу жизни.
Могут ли возникнуть осложнения?
Осложнения после операции встречаются редко, но могут включать:
· Инфекции (предотвращаются антибиотиками).
· Смещение протеза (предотвращается правильной техникой операции).
· Отторжение протеза (очень редко, зависит от материала).
· Плотное рубцевание (капсулярная контрактура), требующее коррекции.
Соблюдение рекомендаций врача и регулярные осмотры практически полностью исключают эти риски.
Как наличие протеза влияет на психологическое состояние ребёнка?
Опыт показывает, что протез помогает ребёнку избавиться от комплексов и неуверенности. Это особенно важно в подростковом возрасте, когда самооценка формируется очень активно. Поддержка семьи и психологов играет здесь ключевую роль.
Существуют ли современные инновации и перспективы в протезировании?
Сейчас активно развивается технология 3D-печати протезов и даже выращивания собственных тканей пациента для создания полностью биосовместимых и естественных протезов. В будущем это позволит максимально приблизить протезы к натуральным органам.
Запись на консультацию по ОМС: +7 (495) 633-58-00 (добавочный в тоновом режиме 2)
Запись на платную консультацию: +7(495) 633-58-00 (добавочный в тоновом режиме 4)
Email: NDHT-Ceugr@zdrav.mos.ru